وبلاگ
جراحی دیسک کمر با لیزر | مزایا، عوارض و مراقبت بعد از عمل
جراحی دیسک کمر با لیزر چیست؟
«جراحی دیسک کمر با لیزر» معمولاً به روش کمتهاجمی کاهش حجم دیسک با لیزر PLDD اشاره دارد. در این تکنیک، تحت راهنمایی تصویربرداری (معمولاً فلوروسکوپی)، سوزن ویژهای از طریق پوست به مرکز دیسک وارد میشود و انرژی لیزر، بخش کوچکی از هسته ژلهای دیسک را تبخیر میکند. با کاهش حجم داخل دیسک، فشار داخلی افت میکند و برآمدگی آن کمتر شده، در نتیجه فشار روی ریشه عصبی کاهش مییابد و دردِ تیرکشنده پا (سیاتیک) فروکش میکند.
PLDD با «جراحی باز» تفاوت اساسی دارد: برش پوستی بسیار کوچک است، خونریزی و دستکاری بافتی حداقل بوده و غالباً به بخیه و بستری طولانی نیاز ندارد. با این حال، این روش برای همهی انواع فتق دیسک مناسب نیست؛ بیشترین سود را در بیرونزدگیهای محدود و بدون جداشدگی آزادِ قطعات دیسکی میدهد. همچنین «عمل لیزری» با «لیزردرمانی فیزیوتراپی» فرق دارد: اولی یک مداخلهی درمانی داخلدیسکی است، دومی تابش کمتوانِ نوری روی بافتهای سطحی برای کاهش درد و التهاب است.
هدف از این مقاله، ارائهی تصویری دقیق و بیطرفانه از چیستی و مراحل PLDD، معیارهای انتخاب بیمار، مزایا و معایب نسبت به گزینههای استاندارد، برنامهی بهبودی، نقش مکملهایی مثل کمربند پلاتینر در مدیریت علائم، و پاسخ روشن به پرسشهای پرتکرار بیماران است.
نحوه انجام جراحی دیسک کمر با لیزر (PLDD) و تفاوت آن با روشهای سنتی
جراحی دیسک کمر با لیزر یا بهصورت علمی Percutaneous Laser Disc Decompression (PLDD) یکی از مدرنترین روشهای درمان غیرتهاجمی در آسیبهای محدود دیسک بینمهرهای است. این روش از اواخر دهه ۱۹۸۰ میلادی معرفی شد و به مرور بهعنوان جایگزینی کمخطر برای جراحیهای باز ستون فقرات مطرح شد.
در این تکنیک، بر خلاف جراحی باز که برش پوستی، بخیه و بیهوشی عمومی دارد، همه چیز از طریق یک سوزن بسیار ظریف و در محیط سرپایی انجام میشود. بیمار معمولاً در طول عمل هوشیار است، اما با تزریق بیحسی موضعی یا داروی آرامبخش احساس ناراحتی نمیکند.
مراحل انجام جراحی دیسک کمر با لیزر
۱. بیحسی موضعی و آمادهسازی بیمار
بیمار به صورت دمر (روی شکم) روی تخت مخصوص قرار میگیرد. ناحیهی مورد نظر ضدعفونی و با داروی موضعی بیحس میشود. در اغلب موارد نیاز به بیهوشی عمومی نیست.
۲. هدایت سوزن به داخل دیسک با تصویر فلوروسکوپی
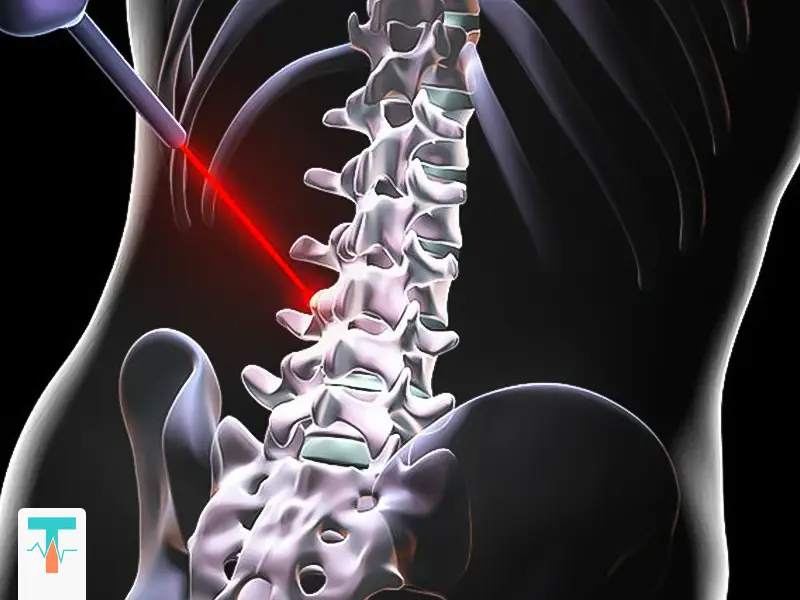
جراح با استفاده از دستگاه X-ray زنده (فلوروسکوپی)، مسیر سوزن را بهطور دقیق تا مرکز دیسک هدایت میکند. این مرحله از حساسترین بخشهای کار است، چون زاویهی ورود سوزن باید دقیقاً در امتداد فضای بین مهرهای باشد تا به عصب یا رگ آسیبی نرسد.
۳. تابش لیزر به هسته دیسک
پس از اطمینان از محل صحیح، فیبر نوری بسیار نازکی از داخل سوزن عبور داده میشود و پالسهای لیزر با انرژی مشخص به بخش داخلی (نوکلئوس پولپوزوس) تابانده میشود. این تابش باعث تبخیر مقدار کمی از ماده ژلهای دیسک و ایجاد فضای خالی در مرکز آن میشود. در نتیجه، فشار داخل دیسک کاهش مییابد و برآمدگی آن به سمت عقب جمع میشود.
۴. کاهش فشار روی عصب و پایان عمل
وقتی حجم کافی از هستهی دیسک کاهش یافت، فیبر لیزر و سوزن خارج میشوند. نیازی به بخیه نیست و محل ورود سوزن با چسب زخم بسته میشود. کل فرایند معمولاً بین ۳۰ تا ۴۵ دقیقه طول میکشد.
۵. بازگشت سریع به خانه
بیمار حدود یک تا دو ساعت بعد از عمل مرخص میشود و میتواند همان روز به خانه برود. درد خفیف در محل ورود سوزن طبیعی است و معمولاً طی چند روز کاهش مییابد.
پیشنهاد میکنیم درباره درمان دیسک کمر در منزل بیشتر بخوانید .
تفاوت جراحی لیزری دیسک با جراحی باز و میکرودیسککتومی
در جراحی باز ستون فقرات، پوست و عضلات شکافته میشوند تا جراح بتواند مستقیماً به دیسک دسترسی پیدا کند. این روش برای بیرونزدگیهای بزرگ و فشردگیهای شدید عصب ضرورت دارد، اما دوره نقاهت طولانی و احتمال چسبندگی بافتی دارد.
در مقابل، در میکرودیسککتومی از میکروسکوپ جراحی و برش بسیار کوچکتر استفاده میشود، اما هنوز هم نوعی جراحی باز است و نیاز به بیهوشی عمومی دارد.
در روش لیزری (PLDD)، هیچ برشی در عضلات ایجاد نمیشود و همه چیز از طریق سوزن انجام میگیرد. همین تفاوت باعث میشود درد پس از عمل کمتر، احتمال عفونت پایینتر و زمان بازگشت به کار کوتاهتر باشد. البته به همان نسبت، توان درمانی این روش هم محدودتر است و فقط برای دیسکهای بیرونزده یا برآمده جزئی (بدون پارگی کامل) مناسب است.
نوع لیزر مورد استفاده
در PLDD معمولاً از لیزرهایی با طول موج ۹۸۰ نانومتر (دیود) یا ۱۰۶۴ نانومتر (Nd:YAG) استفاده میشود. این لیزرها قدرت جذب بالایی در آب و بافت ژلهای دارند و انرژی آنها بهصورت کنترلشده منتقل میشود تا خطر سوختگی یا آسیب عصبی کاهش یابد.
میزان انرژی و مدت تابش بسته به نوع دیسک، محل آسیب و تجربهی جراح تنظیم میشود. در بیماران مسن یا دیسکهای دهیدراته (خشکشده)، میزان انرژی کمتر در نظر گرفته میشود تا خطر نکروز بافتی کاهش پیدا کند.
مراقبت فوری پس از عمل
پس از پایان عمل، بیمار معمولاً ۲ تا ۳ ساعت در کلینیک تحت نظر میماند. راه رفتن آهسته مجاز است اما تا چند روز نباید خم شود یا اجسام سنگین بلند کند. مصرف داروهای ضدالتهاب طبق دستور پزشک انجام میشود. اغلب بیماران طی ۷ تا ۱۰ روز میتوانند فعالیتهای روزمره خود را از سر بگیرند و طی ۳ تا ۴ هفته به کار بازگردند.
مطالعه بیشتر : مراقبت پس از جراحی دیسک کمر
کاندیدای مناسب برای جراحی دیسک کمر با لیزر
یکی از مهمترین عوامل موفقیت در جراحی لیزری دیسک کمر، انتخاب درست بیمار است. برخلاف تصور عمومی، این روش برای همهی افراد مبتلا به دیسک کمر مناسب نیست.
جراحی لیزری معمولاً برای افرادی کاربرد دارد که بیرونزدگی دیسک آنها خفیف تا متوسط است و هنوز پارگی کامل یا قطعهی جداشدهی دیسکی در کانال نخاع ندارند.
هدف از این روش، کاهش فشار داخلی دیسک و تسکین درد ناشی از فشردگی عصبی است، نه ترمیم کامل ساختار دیسک. به همین دلیل، اگر دیسک از بین رفته یا عصب کاملاً فشرده شده باشد، لیزر نمیتواند جایگزین جراحی باز باشد.
معیارهای اصلی انتخاب بیمار برای PLDD
در جدول زیر میبینی چه بیمارانی میتوانند کاندید مناسبی برای جراحی دیسک کمر با لیزر باشند و چه کسانی نباید از این روش استفاده کنند:
| وضعیت بیمار | مناسب برای PLDD | توضیحات |
|---|---|---|
| بیرونزدگی خفیف تا متوسط دیسک | بله | فشار متوسط روی عصب، بدون پارگی کامل |
| درد سیاتیکی کمتر از ۶ ماه | بله | اگر به درمان دارویی پاسخ نداده ولی شدید نیست |
| سن زیر ۶۰ سال | بله | انعطاف بیشتر بافتها و پاسخ بهتر به لیزر |
| نداشتن چسبندگی یا جراحی قبلی در همان ناحیه | بله | احتمال موفقیت بالاتر |
| فتق بزرگ یا جداشده (Sequestrated Disc) | خیر | لیزر نمیتواند قطعه جداشده را حذف کند |
| تنگی کانال نخاع یا آرتروز شدید مهرهها | خیر | نیاز به جراحی باز دارد |
| ضعف عضلانی پیشرونده یا بیاختیاری ادرار | خیر | موارد اورژانسی و نیازمند جراحی کامل |
| عفونت فعال یا تومور در ستون فقرات | خیر | ممنوعیت مطلق برای هرگونه عمل لیزری |
بیماران نامناسب یا در معرض خطر
در مقابل، برخی بیماران نباید تحت این عمل قرار گیرند چون احتمال شکست بالا یا خطر آسیب عصبی دارند:
-
افرادی که پارگی کامل دیسک دارند و قطعه دیسکی آزاد در کانال دیده میشود.
-
بیمارانی با تنگی کانال نخاعی یا لغزش مهرهها (اسپوندیلولیستزیس).
-
کسانی که سابقهی جراحی یا چسبندگی بافتی در همان ناحیه دارند.
-
افراد با چاقی مفرط یا ساختار پیچیدهی مهرهها که عبور سوزن را دشوار میکند.
-
بیماران دارای اختلالات انعقادی یا مصرفکننده داروهای رقیقکننده خون.
مزایا و معایب جراحی دیسک کمر با لیزر
در این بخش باید کاربر دقیق بداند چرا بعضی پزشکان این روش را توصیه میکنند و چرا بعضی دیگر محتاطاند.
از نظر سئویی، این بخش روی عبارتهای «مزایا و معایب جراحی دیسک کمر با لیزر»، «آیا عمل لیزر دیسک کمر مؤثر است»، و «تفاوت عمل لیزری با جراحی باز» تمرکز دارد.
در انتهای این بخش هم دومین جدول مقایسهای را داریم تا مزایا و معایب در برابر روشهای دیگر بهصورت واضح دیده شوند.
مزایای جراحی لیزری دیسک کمر
۱. کمتهاجمی و بدون برش جراحی:
بر خلاف جراحی باز که نیاز به برش ۳ تا ۵ سانتیمتری دارد، در روش لیزری فقط از یک سوزن بسیار نازک استفاده میشود. این یعنی بدون بخیه، خونریزی و جای زخم.
-
بیهوشی عمومی نیاز ندارد:
بیشتر بیماران با بیحسی موضعی عمل میشوند و هوشیار هستند، بنابراین خطرات بیهوشی، مخصوصاً برای افراد مسن یا مبتلایان به بیماریهای قلبی، به حداقل میرسد. -
دوره نقاهت کوتاهتر:
اغلب بیماران ظرف ۲۴ ساعت به خانه بازمیگردند و طی ۷ تا ۱۰ روز قادر به انجام کارهای روزمره هستند. در جراحی باز، این دوره معمولاً ۴ تا ۶ هفته طول میکشد. -
کاهش خطر عفونت و چسبندگی:
چون ساختارهای عضلانی باز نمیشوند، احتمال عفونت محل جراحی یا چسبندگی بافتی بسیار پایین است. -
کاهش درد پس از عمل:
در بیشتر بیماران، درد بلافاصله پس از کاهش فشار روی عصب کمتر میشود و نیاز به مصرف مسکنها حداقل است. -
قابلیت تکرار و انجام در چند سطح:
در مواردی که چند دیسک خفیف بیرون زده باشند، میتوان این عمل را در چند مهره مختلف در یک جلسه انجام داد.
معایب و محدودیتهای جراحی لیزری
-
محدود بودن دامنه کاربرد:
این روش فقط برای بیرونزدگیهای خفیف تا متوسط مؤثر است. اگر دیسک پاره یا قطعهای جداشده وارد کانال شده باشد، لیزر کارایی ندارد. -
احتمال بازگشت علائم:
در برخی بیماران، پس از چند ماه ممکن است تورم یا التهاب مجدداً ایجاد شود و نیاز به درمانهای تکمیلی (تزریق یا جراحی باز) باشد. -
وابسته به مهارت جراح و دقت تصویربرداری:
چون سوزن مستقیماً به مرکز دیسک هدایت میشود، کوچکترین انحراف میتواند باعث سوختگی یا تحریک بافت اطراف شود. -
نبود شواهد قطعی برتری نسبت به جراحیهای دیگر:
مطالعات علمی هنوز نشان ندادهاند که PLDD از نظر نتایج بلندمدت، از میکرودیسککتومی مؤثرتر است. در واقع، موفقیت در حدود ۷۰ تا ۸۰ درصد گزارش میشود. -
احتمال نیاز به جراحی مجدد:
اگر کاهش حجم دیسک کافی نباشد یا فتق بزرگتر شود، بیمار ممکن است در آینده مجبور به انجام جراحی باز گردد.
مقایسه PLDD با روشهای دیگر (میکرودیسککتومی و تزریق اپیدورال)
| ویژگیها | جراحی لیزری (PLDD) | میکرودیسککتومی | تزریق اپیدورال |
|---|---|---|---|
| نوع بیحسی | موضعی | بیهوشی عمومی | موضعی |
| برش پوستی | ندارد (سوزنی) | حدود ۲–۳ سانتیمتر | ندارد |
| مدت بستری | چند ساعت | ۱ تا ۲ روز | سرپایی |
| زمان بازگشت به کار | ۷–۱۰ روز | ۴–۶ هفته | ۲–۳ روز |
| میزان موفقیت تقریبی | ۷۰–۸۰٪ | ۸۵–۹۰٪ | ۵۰–۶۰٪ |
| خطر عفونت | بسیار کم | کم | بسیار کم |
| امکان تکرار روش | بله | معمولاً خیر | بله |
| مناسب برای فتقهای بزرگ | خیر | بله | خیر |
دوران بهبودی و مراقبتهای پس از جراحی دیسک کمر با لیزر
یکی از دلایل محبوبیت جراحی لیزری دیسک کمر، دوره نقاهت بسیار کوتاهتر آن نسبت به جراحیهای سنتی است. بیشتر بیماران در همان روز عمل مرخص میشوند و بدون نیاز به بستری طولانی میتوانند به زندگی روزمره برگردند. با این حال، برای اینکه اثر درمان ماندگار باشد، رعایت نکات مراقبتی در هفتههای اول بسیار ضروری است.
تایملاین بهبودی بعد از جراحی لیزری دیسک کمر
| بازه زمانی | وضعیت معمول بیمار | توصیههای اصلی |
|---|---|---|
| روز اول تا سوم | احساس درد خفیف یا سوزش در محل ورود سوزن؛ گاهی گرفتگی عضلات کمر | استراحت نسبی، پیادهرویهای کوتاه در خانه، مصرف داروی ضدالتهاب طبق دستور پزشک |
| روز چهارم تا پایان هفته اول | کاهش تدریجی درد سیاتیک و بهبود تحرک | اجتناب از نشستن طولانی و خم شدن؛ استفاده از کمربند طبی در زمان نشستن یا رانندگی |
| هفته دوم تا سوم | توانایی انجام کارهای سبک روزمره؛ درد قابل کنترل | شروع نرمشهای ملایم کششی با نظر فیزیوتراپیست |
| هفته چهارم تا ششم | بازگشت کامل به کار اداری؛ کاهش کامل درد در بیشتر بیماران | پرهیز از ورزشهای سنگین و بلند کردن اجسام؛ اصلاح وضعیت نشستن و ایستادن |
| ماه دوم به بعد | تثبیت نتایج و بهبود عملکرد عضلات کمر | انجام تمرینات تقویتی، کنترل وزن و پیادهروی منظم |
بیشتر بخوانید : علائم سیاتیک
مراقبتهای کلیدی بعد از جراحی
-
استراحت مطلق توصیه نمیشود: برخلاف تصور، بیحرکتی کامل میتواند روند ترمیم را کند کند. باید از روز اول با راهرفتن آرام، جریان خون ناحیه کمر فعال شود.
-
از خم شدن و چرخیدن ناگهانی پرهیز کنید: حرکات ناگهانی میتوانند فشار داخل دیسک را دوباره بالا ببرند.
-
استفاده از کمربند طبی: معمولاً پزشک برای دو تا چهار هفته استفاده از کمربند مخصوص را توصیه میکند تا ستون فقرات در وضعیت پایدار بماند.
-
خوابیدن روی تشک سفت و مسطح: تشکهای نرم یا فرو رفته باعث افزایش قوس کمر و فشار بر دیسک میشوند.
-
تغذیه و هیدراتاسیون مناسب: نوشیدن آب کافی و مصرف غذاهای سرشار از ویتامین C و پروتئین به ترمیم بافتها کمک میکند.
-
فیزیوتراپی و تمرینات اصلاحی: پس از هفته دوم، تمرینات کششی و تقویتی زیر نظر متخصص فیزیوتراپی باعث بازگشت عملکرد عضلات عمقی کمر میشود.
بیشتر : فیزیوتراپی کمر
علائم طبیعی پس از عمل
در چند روز اول ممکن است احساس درد خفیف یا تیرکشندهی موقتی در پا وجود داشته باشد که معمولاً ناشی از تحریک اولیه عصب است و به مرور کاهش مییابد. گاهی کبودی یا سوزش خفیف در محل ورود سوزن نیز طبیعی است. اما در صورت بروز علائم زیر باید فوراً به پزشک اطلاع داده شود:
-
تب و لرز یا ترشح در محل زخم
-
درد رو به افزایش بهجای کاهش
-
بیحسی یا ضعف جدید در پا
-
اختلال در کنترل ادرار یا مدفوع
زمان بازگشت به کار و فعالیت
بیشتر بیماران میتوانند پس از یک هفته به کارهای اداری بازگردند، اما اگر کار فیزیکی سنگین دارند، بهتر است تا ۴ تا ۶ هفته صبر کنند.
بازگشت به رانندگی معمولاً از هفته دوم مجاز است، مشروط به اینکه بیمار بتواند بدون درد روی صندلی بنشیند و فرمان را کنترل کند.
ورزشهای سبک مانند پیادهروی، شنا در آب گرم یا حرکات کششی از هفته چهارم قابل انجام است، اما وزنهبرداری و حرکات پرشی تا سه ماه ممنوع است.
نقش کمربند پلاتینر در کاهش درد و تسریع بهبودی قبل و بعد از جراحی دیسک کمر با لیزر
در درمان دیسک کمر، مخصوصاً زمانی که بیرونزدگی خفیف یا متوسط باشد، کنترل التهاب، تقویت جریان خون و کاهش تنش عضلات اطراف ستون فقرات نقش مهمی در کاهش درد و تسریع روند ترمیم دارد. کمربند Platinor Therapy (کمربند پلاتینر) یکی از دستگاههای کمکی است که بر پایهی سه فناوری همزمان — اولتراسوند، مادون قرمز و کلاک پالس — طراحی شده و میتواند هم پیش از عمل و هم در دورهی نقاهت پس از جراحی، به کاهش درد و خشکی عضلات کمک کند.
نقش در دوران قبل از عمل لیزری
در مراحل اولیهی فتق دیسک، بسیاری از بیماران هنوز نیاز به جراحی ندارند. استفادهی منظم از کمربند پلاتینر در این دوره میتواند بهعنوان یک درمان حمایتی، التهاب موضعی و فشار روی ریشههای عصبی را کاهش دهد. این کار ممکن است نیاز به جراحی را به تأخیر بیندازد یا حتی در برخی بیماران خفیف، علائم را کنترل کند.
از سوی دیگر، در بیمارانی که قرار است تحت عمل لیزر قرار گیرند، استفادهی پیشعملی از این کمربند باعث آمادهسازی بافتهای عضلانی و بهبود گردش خون موضعی میشود؛ در نتیجه پس از جراحی، بازسازی سریعتر انجام میگیرد.
عملکرد فناوریهای پلاتینر
۱. امواج اولتراسوند (Ultrasound Therapy):
امواج صوتی با فرکانس بالا که به عمق عضلات و بافت نرم نفوذ میکنند و باعث افزایش گرمای عمقی، شل شدن عضلات و افزایش اکسیژنرسانی میشوند. در بیماران دیسک کمر، این اثر به کاهش التهاب اطراف دیسک و رفع گرفتگی عضلات کمک میکند.
۲. نور مادون قرمز (Infrared Therapy):
تابش مادون قرمز با طول موج خاص به لایههای عمقی پوست نفوذ میکند و باعث گشاد شدن مویرگها، بهبود جریان خون و دفع مواد التهابی میشود. احساس گرمای ملایم ناشی از این نور، درد و اسپاسم عضلات را کم میکند و در دورهی نقاهت، به بهبود تغذیه بافتی در ناحیه جراحیشده کمک میکند.
۳. تکنولوژی کلاک پالس (Clock Pulse Technology):
سیستم ارسال پالسهای ریتمیک الکتریکی یا مغناطیسی با شدت کنترلشده است که با تحریک عصبها و عضلات، اثر مشابه ماساژ و فیزیوتراپی ملایم ایجاد میکند. این ارتعاشات باعث بهبود تخلیه مواد التهابی، افزایش حرکت مایع بینبافتی و کاهش سفتی عضلات پارااسپاینال (اطراف ستون فقرات) میشوند.
ترکیب این سه فناوری باعث میشود اثر درمانی دستگاه همزمان شامل کاهش درد، افزایش انعطافپذیری بافت، و بهبود ترمیم سلولی باشد.
استفاده از کمربند پلاتینر پس از جراحی لیزری
بعد از عمل لیزر دیسک کمر، هدف اصلی بازگشت تدریجی به تحرک طبیعی بدون درد است. در این مرحله، کمربند پلاتینر با کاهش گرفتگی عضلات محافظ کمر و بهبود جریان خون در ناحیهی جراحیشده، میتواند روند ریکاوری و توانبخشی را تسریع کند.
استفاده از دستگاه معمولاً از هفتهی دوم به بعد مجاز است و طبق نظر پزشک روزی دو بار (هر بار حدود ۲۰ تا ۳۰ دقیقه) انجام میشود.
بسیاری از فیزیوتراپیستها توصیه میکنند از کمربند پلاتینر همراه با تمرینات کششی سبک استفاده شود تا عضلات عمقی کمر (Core Muscles) دوباره فعال شوند و فشار بر روی دیسک کاهش یابد.
نکات مهم در استفاده
-
دستگاه باید طبق دستور پزشک و دفترچهی همراه تنظیم شود.
-
در دوران بارداری یا در صورت داشتن ضربانساز قلب (پیسمیکر) نباید از دستگاه استفاده کرد.
-
اگر در ناحیه مورد استفاده زخم باز یا عفونت وجود دارد، باید تا بهبودی کامل صبر کرد.
-
استفادهی بیش از حد توصیهشده هیچ تأثیر درمانی اضافی ندارد و ممکن است باعث تحریک پوست شود.
در سالهای اخیر، روش PLDD یا همان «جراحی لیزری دیسک کمر» در ایران و جهان مورد توجه بیماران زیادی قرار گرفته است. تجربه بیماران از این عمل متفاوت است؛ برخی بهبود سریع و بازگشت به زندگی عادی را گزارش کردهاند و برخی دیگر معتقدند تأثیر آن کمتر از انتظار بوده است. علت این تفاوت معمولاً به انتخاب نادرست بیمار یا پیشرفت زیاد آسیب دیسک قبل از عمل برمیگردد.
دیدگاه و تجربه بیماران
بیشتر افرادی که کاندید مناسبی برای این روش بودهاند (یعنی دیسک خفیف تا متوسط و بدون پارگی کامل) گزارش کردهاند که:
-
درد تیرکشنده پا (سیاتیک) ظرف چند روز کاهش یافته است.
-
توانستهاند طی یک هفته راه رفتن طبیعی و نشستن طولانیتر را بدون درد تجربه کنند.
-
نیازشان به داروهای مسکن یا ضدالتهاب بسیار کمتر شده است.
در مقابل، بیمارانی که دچار فتق شدید یا تنگی کانال نخاعی بودهاند و بدون بررسی دقیق تحت PLDD قرار گرفتهاند، معمولاً رضایت کمتری داشتهاند. برخی از این بیماران بعد از چند ماه نیاز به جراحی باز یا میکرودیسککتومی پیدا کردهاند.
در مجموع، نرخ رضایت بیماران در مطالعات مختلف بین ۷۰ تا ۸۵ درصد گزارش شده است، که این رقم مشابه درصد موفقیت فیزیوتراپی تخصصی یا تزریق اپیدورال در مراحل اولیه دیسک است.
مرور شواهد علمی و یافتههای پژوهشی
تحقیقات بینالمللی در مورد PLDD طی سالهای اخیر افزایش یافتهاند. چند نمونه از مهمترین مطالعات عبارتاند از:
-
مطالعهی Choy et al., 2002 روی ۱۰۰۰ بیمار نشان داد که ۷۵٪ از بیماران طی ۳ ماه پس از عمل، کاهش درد قابلتوجه داشتند و فقط ۵٪ نیاز به جراحی مجدد پیدا کردند.
-
بررسی انجامشده در مجله Spine Journal (2019) بیان کرد که PLDD در بیماران با فتق محدود، کاهش درد و بهبود عملکرد حرکتی مشابه میکرودیسککتومی دارد، اما برای فتقهای بزرگتر کارایی کمتر است.
-
مطالعهای در Asian Journal of Neurosurgery (2021) گزارش داد که ترکیب لیزر با فیزیوتراپی پس از عمل، میزان موفقیت را تا ۸۸٪ افزایش داده است.
عوامل مؤثر بر موفقیت یا شکست عمل
-
تجربه جراح: هر چه تسلط جراح بر مسیر ورود سوزن و کنترل انرژی لیزر بیشتر باشد، خطر آسیب عصبی کمتر و موفقیت بیشتر است.
-
درجه آسیب دیسک: هر چه بیرونزدگی کمتر و دیواره دیسک سالمتر باشد، نتیجهی بهتری حاصل میشود.
-
رعایت توصیههای پس از عمل: فیزیوتراپی، کنترل وزن، و اجتناب از نشستن طولانی از بازگشت درد جلوگیری میکند.
-
وضعیت عمومی بیمار: افراد سیگاری یا مبتلا به دیابت معمولاً روند ترمیم آهستهتری دارند.
نظر متخصصان ستون فقرات
اکثر جراحان ستون فقرات معتقدند که عمل لیزری دیسک کمر در جای درست خود مفید است، اما جایگزین جراحی باز یا میکرو نیست. آن را باید بهعنوان «میانمرحله» بین درمان غیرجراحی و جراحی کلاسیک در نظر گرفت. درواقع، اگر دیسک هنوز ساختار سالمی دارد ولی دارو و فیزیوتراپی مؤثر نبوده، PLDD گزینهای ارزشمند است.
پرسشهای متداول درباره جراحی دیسک کمر با لیزر
۱. عمل لیزری دیسک کمر چیست و چگونه انجام میشود؟
در این روش کمتهاجمی، با وارد کردن سوزن ظریف و تاباندن لیزر به هسته دیسک، بخشی از ماده ژلهای تبخیر میشود تا فشار داخل دیسک و روی عصب کاهش یابد. کل عمل حدود ۳۰ تا ۴۵ دقیقه طول میکشد و بیمار همان روز مرخص میشود.
۲. چه کسانی برای جراحی دیسک کمر با لیزر مناسب هستند؟
افرادی که بیرونزدگی خفیف یا متوسط دیسک دارند و به درمانهای دارویی یا فیزیوتراپی پاسخ نگرفتهاند، بهترین کاندیدا هستند. در صورت پارگی کامل دیسک، تنگی کانال نخاعی یا ضعف شدید عضلانی، جراحی باز گزینه بهتری است.
۳. مزایا و معایب جراحی دیسک کمر با لیزر چیست؟
مزایا شامل بدون برش بودن، بیهوشی موضعی، نقاهت کوتاه و درد کمتر است. معایب آن، محدود بودن کاربرد، احتمال بازگشت علائم و وابستگی به مهارت جراح است. در دیسکهای بزرگ یا پاره، کارایی آن کمتر است.
۴. دوران نقاهت بعد از جراحی دیسک کمر با لیزر چقدر است؟
اکثر بیماران بعد از یک هفته قادر به انجام کارهای سبک هستند. بهبودی کامل معمولاً بین ۴ تا ۶ هفته طول میکشد. رعایت فیزیوتراپی، پرهیز از نشستن طولانی و حفظ وزن مناسب به ماندگاری نتیجه کمک میکند.
۵. هزینه جراحی دیسک کمر با لیزر چقدر است؟
هزینه بسته به نوع دیسک، مرکز درمانی، تجهیزات و تخصص جراح متغیر است. در ایران معمولاً بین ۱۵ تا ۳۰ میلیون تومان متغیر است، اما ممکن است در مراکز خصوصی بیشتر باشد.
۶. آیا بعد از عمل لیزر دیسک کمر ممکن است درد برگردد؟
بله، اگر بیمار توصیههای پس از عمل را رعایت نکند یا علت اصلی فشار عصبی برطرف نشده باشد، احتمال بازگشت درد وجود دارد. تمرینات فیزیوتراپی و اصلاح سبک زندگی احتمال عود را کم میکند.
۷. آیا استفاده از کمربند پلاتینر بعد از عمل لیزری مؤثر است؟
بله، کمربند پلاتینر با فناوری مادون قرمز، اولتراسوند و پالس مغناطیسی به کاهش التهاب، شل شدن عضلات و بهبود خونرسانی در ناحیه جراحی کمک میکند و روند ریکاوری را سریعتر میسازد.