وبلاگ
دیسک کمر چیست | علائم، تشخیص و درمانهای نوین دیسک کمر
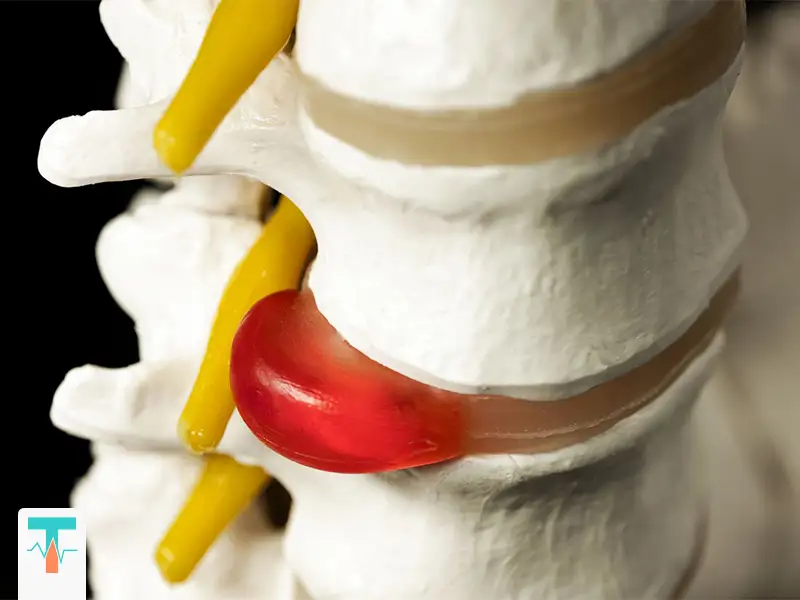
دیسک کمر چیست | تعریف ساده و در عین حال علمی
دیسک کمر در واقع صفحهای انعطافپذیر و ضربهگیر است که بین مهرههای ستون فقرات قرار دارد و حرکت نرم و بدون اصطکاک بین مهرهها را ممکن میکند. هر دیسک از دو بخش تشکیل شده است:
-
بخش داخلی نرم به نام هسته ژلاتینی (Nucleus Pulposus)
-
بخش خارجی محکمتر به نام حلقه فیبری (Annulus Fibrosus)
وقتی بهدلیل فشار، افزایش سن، حرکات نادرست یا آسیب ناگهانی، این حلقه بیرونی پاره شود، بخشی از هسته ژلاتینی بیرون میزند و به ریشههای عصبی مجاور فشار میآورد. به این وضعیت دیسک کمر (فتق دیسک) گفته میشود.
این فشار عصبی باعث ایجاد درد، گزگز، بیحسی یا ضعف در پاها میشود و گاهی تا ناحیه ساق یا حتی کف پا امتداد پیدا میکند.
به همین دلیل، دیسک کمر فقط یک “درد ساده” نیست، بلکه میتواند فعالیت روزمره و کیفیت زندگی فرد را به شدت تحتتأثیر قرار دهد.
در واقع اگر کمرتان موقع نشستن، خم شدن یا عطسه کردن درد میگیرد، یا درد از کمر تا پای شما تیر میکشد، احتمالاً دیسک درگیر است.
بیشتر بخوانید: سندروم دم اسبی
علتهای اصلی بروز دیسک کمر
دیسک کمر معمولاً بهصورت ناگهانی اتفاق نمیافتد؛ بلکه نتیجهی سالها فشار و فرسایش تدریجی روی ستون فقرات است. با این حال، در برخی افراد ممکن است بهدلیل یک حرکت اشتباه یا آسیب ناگهانی نیز رخ دهد.
۱. حرکات نادرست و فشار ناگهانی
بلند کردن اجسام سنگین با خم شدن از کمر (نه از زانو)، یکی از شایعترین دلایل پارگی دیسک است. این حرکت فشار زیادی را روی مهرههای پایینی ستون فقرات وارد میکند و باعث بیرونزدگی یا پارگی حلقه فیبری دیسک میشود.
همچنین پیچاندن ناگهانی بدن یا بلند کردن وسیلهای سنگین در حالتی که بدن چرخیده است، خطر فتق دیسک را چند برابر میکند.
پیشنهادی : فتق دیسک کمر
۲. نشستن طولانیمدت
زندگیهای امروزی با ساعات طولانی کار پشت میز یا رانندگی مداوم، باعث فشار ثابت و ممتد روی دیسکهای کمری میشود. نشستن طولانی بهویژه روی صندلیهای غیرارگونومیک، جریان خون دیسک را کاهش داده و روند فرسایش را تسریع میکند. افرادی که روزانه بیش از ۶ ساعت پشت میز مینشینند، در معرض خطر دو برابر ابتلا به فتق دیسک هستند.
۳. افزایش سن و فرسودگی طبیعی دیسک
با بالا رفتن سن، دیسکها به تدریج آب خود را از دست میدهند و خاصیت ارتجاعیشان کاهش مییابد. در نتیجه، تحمل ضربه و فشار کمتر میشود و حتی حرکات عادی میتواند باعث بیرونزدگی دیسک شود.
این پدیده را دژنراسیون دیسک (Disc Degeneration) مینامند که پایه بسیاری از دردهای مزمن کمر در میانسالی است.
۴. چاقی و اضافه وزن
وزن زیاد، مخصوصاً در ناحیه شکم، فشار زیادی به مهرههای پایینی کمر وارد میکند. این فشار مداوم باعث تخریب سریعتر بافتهای دیسک میشود.
کاهش وزن حتی به میزان ۵ تا ۱۰ کیلوگرم میتواند شدت کمردرد و فشار روی دیسکها را بهطور محسوسی کاهش دهد.
۵. ضعف عضلات مرکزی (Core)
عضلات شکم و کمر مانند محافظی برای ستون فقرات عمل میکنند. ضعف در این عضلات باعث میشود تمام فشارهای حرکتی مستقیم به دیسکها وارد شود.
عدم فعالیت بدنی یا بیتحرکی طولانیمدت، یکی از دلایل پنهان افزایش شیوع دیسک در افراد کمتحرک است.
۶. عوامل ژنتیکی و ساختاری
برخی افراد بهطور ژنتیکی دارای ساختارهای دیسکی ضعیفتر هستند یا استعداد بیشتری در فرسودگی زودرس دیسک دارند. در این افراد حتی فشارهای معمولی هم میتواند باعث فتق شود.
۷. آسیبهای شغلی و ورزشی
افرادی که شغلشان با حرکات تکراری، بلند کردن اجسام یا لرزشهای مداوم همراه است (مثل رانندگان، کارگران ساختمانی، پرستاران و ورزشکاران حرفهای)، در معرض خطر بالای دیسک هستند.
در ورزشهایی مانند وزنهبرداری یا فوتبال، فشار لحظهای روی ستون فقرات ممکن است باعث پارگی ناگهانی دیسک شود.
۸. سیگار و کمبود اکسیژن دیسک
سیگار باعث کاهش جریان خون در بافت دیسک و کاهش اکسیژنرسانی میشود. این مسئله، روند تخریب و خشک شدن دیسکها را تسریع میکند.
تحقیقات نشان دادهاند که سیگاریها تا ۳ برابر بیشتر از افراد غیرسیگاری دچار دیسک کمر میشوند. درباره آمپول دیسک کمر بخوانید .
علائم و نشانههای دیسک کمر
علائم دیسک کمر معمولاً بهتدریج ظاهر میشوند و بسته به محل درگیری (کمری، گردنی یا ساکرال) شدت متفاوتی دارند.
اما شایعترین علائم دیسک ناحیهی کمر بهصورت زیر است:
علائم شایع دیسک کمر
| علامت | توضیح ساده و کاربردی |
|---|---|
| درد پایین کمر | اولین و رایجترین نشانه است. درد معمولاً هنگام نشستن، خم شدن یا عطسه بیشتر میشود. |
| درد تیرکشنده به پا (سیاتیک) | بهدلیل فشار دیسک روی عصب سیاتیک، درد از باسن تا ساق پا ادامه پیدا میکند. |
| گزگز یا بیحسی پا | علامت فشرده شدن ریشه عصب است. معمولاً در یک پا بیشتر حس میشود. |
| ضعف عضلات پا یا مچ | در مراحل پیشرفته، عصب حرکتی هم آسیب میبیند و توان عضلانی کاهش مییابد. |
| افزایش درد با نشستن طولانی | نشستن فشار زیادی به مهرههای پایین وارد میکند و باعث تحریک بیشتر دیسک میشود. |
| درد هنگام سرفه یا عطسه | فشار داخلی ستون فقرات هنگام عطسه میتواند درد را تشدید کند. |
تفاوت درد دیسک با درد عضلانی ساده
| ویژگی | دیسک کمر | درد عضلانی ساده |
|---|---|---|
| محل درد | از کمر تا پا یا باسن تیر میکشد | محدود به خود ناحیهی کمر |
| نوع درد | سوزشی، تیرکشنده یا همراه گزگز | مبهم یا گرفتگی عضلانی |
| وضعیت درد | با نشستن یا عطسه بیشتر میشود | با استراحت یا ماساژ بهتر میشود |
| احساس در پا | بیحسی، گزگز یا ضعف عضله | طبیعی |
| مدت درد | بیش از چند هفته ماندگار است | معمولاً ظرف چند روز برطرف میشود |
علائم خطرناک دیسک کمر که نیاز به مراجعه فوری دارند
اگر هر یک از موارد زیر را تجربه میکنید، فوراً باید به پزشک متخصص ستون فقرات یا اورژانس مراجعه کنید:
-
از دست دادن کنترل ادرار یا مدفوع
-
بیحسی در ناحیهی باسن یا بین پاها
-
ضعف شدید در هر دو پا
-
درد ناگهانی و غیرقابلتحمل پس از یک حرکت یا ضربهپ
خطرناکترین نوع دیسک کمر
«خطرناک ترین دیسک کمر» معمولاً به حالتی گفته میشود که بیرونزدگی یا پارگی دیسک بهقدری شدید است که مستقیماً روی نخاع یا چند ریشهی عصبی اصلی فشار میآورد.
در این وضعیت، بیمار علاوه بر درد، دچار علائم عصبی جدی مثل بیحسی گسترده یا از دست دادن کنترل ادرار میشود.
مطالعه بیشتر : آیا عمل دیسک کمر خطرناک است؟
این مرحله، از نظر پزشکی یک اورژانس ستون فقرات است و در صورت تأخیر، ممکن است آسیب عصبی دائمی ایجاد شود.
انواع خطرناک دیسک کمر از نظر شدت آسیب
| نوع دیسک کمر | توضیح مختصر و علمی | شدت خطر |
|---|---|---|
| برجستگی دیسک (Bulging Disc) | مرحله اولیه، حلقه بیرونی سالم است ولی هسته کمی بیرون زده | خفیف |
| فتق دیسک (Herniated Disc) | بخشی از هسته ژلاتینی از دیواره بیرون زده و به عصب فشار آورده | متوسط |
| پارگی کامل دیسک (Ruptured Disc) | دیواره فیبری کاملاً پاره شده و ماده داخلی به کانال نخاعی وارد شده | شدید و خطرناک |
| سندروم دم اسب (Cauda Equina Syndrome) | فشردگی شدید دسته اعصاب پایینی نخاع؛ همراه بیاختیاری و فلج جزئی | بحرانی (اورژانس جراحی) |
علائم دیسک کمر خطرناک
| علامت | نشانه چه مشکلی است؟ |
|---|---|
| بیاختیاری ادرار یا مدفوع | درگیری اعصاب کنترلکننده مثانه و روده |
| بیحسی اطراف ناحیه تناسلی یا باسن | فشردگی اعصاب دم اسب |
| فلج یا ضعف ناگهانی در هر دو پا | پارگی یا بیرونزدگی شدید دیسک |
| درد سوزشی در پاها یا کف پا | آسیب ریشههای عصبی سیاتیک |
| ناتوانی در ایستادن یا راه رفتن طبیعی | پیشرفت فشار دیسک روی نخاع |
پیشنهاد میکنیم درباره کمر درد سیاتیک بخوانید.
تشخیص دیسک کمر چگونه انجام میشود؟
تشخیص دیسک کمر بر پایهی سه عامل اصلی است: علائم بالینی بیمار، معاینه فیزیکی دقیق و تصویربرداریهای تخصصی.
پزشک متخصص ستون فقرات یا مغز و اعصاب، ابتدا از بیمار درباره نوع درد، محل انتشار، زمان شروع و شرایطی که درد را تشدید یا کاهش میدهد سؤال میکند. این مرحله بسیار مهم است، چون الگوی درد در دیسک کمر با سایر انواع کمردرد تفاوت دارد.
بیشتر بخوانید: تشخیص دیسک کمر
در مرحلهی بعد، معاینه فیزیکی انجام میشود. پزشک توان عضلات پا، واکنش تاندونها، میزان بیحسی یا گزگز و دامنه حرکتی کمر را بررسی میکند. یکی از تستهای رایج، تست بالا بردن پا (Straight Leg Raising Test) است. اگر هنگام بالا بردن پای صافشده، درد تیرکشنده به سمت ساق یا کف پا احساس شود، احتمال درگیری دیسک بسیار بالاست.
اما برای تأیید نهایی، از تصویربرداری MRI استفاده میشود. MRI با دقت بالا محل، نوع و شدت بیرونزدگی دیسک را نشان میدهد و مشخص میکند آیا عصب فشرده شده یا نه.
در مواردی که MRI در دسترس نیست یا بیمار شرایط انجام آن را ندارد، سیتی اسکن یا میلوگرافی میتواند جایگزین شود.
در برخی بیماران خاص، پزشک از نوار عصب و عضله (EMG/NCS) هم استفاده میکند تا بررسی کند آیا آسیب عصبی وجود دارد یا خیر.
روشهای درمان دیسک کمر
درمان دیسک کمر همیشه بستگی به شدت بیرونزدگی، علائم عصبی و وضعیت عمومی بیمار دارد.
بیش از ۸۰٪ موارد دیسک کمر بدون نیاز به جراحی درمان میشوند؛ به شرط آنکه فرد در مراحل اولیه مراجعه کند و از روشهای صحیح درمانی استفاده شود.
درمان معمولاً شامل چند مرحله است که از کنترل درد تا بازسازی تدریجی عملکرد عضلات ادامه دارد.
۱. درمان دارویی
هدف از درمان دارویی، کاهش التهاب و کنترل درد است، نه ترمیم خود دیسک. داروها کمک میکنند بیمار بتواند راحتتر حرکت کند تا بقیه درمانها مؤثر باشند.
انواع داروهای مورد استفاده:
-
مسکنهای ساده: استامینوفن یا ناپروکسن برای دردهای خفیف تا متوسط.
-
داروهای ضدالتهاب غیراستروئیدی (NSAIDs): مثل ایبوپروفن، دیکلوفناک، ملوکسیکام یا سلکوکسیب که التهاب اطراف دیسک را کاهش میدهند.
-
شلکنندههای عضلانی: برای رفع اسپاسمهایی که بهدنبال درد ایجاد میشوند (مثل متوکاربامول یا باکلوفن).
-
داروهای ضد درد عصبی: مثل گاباپنتین یا پرهگابالین، مخصوص دردهای تیرکشنده به پا.
-
تزریق کورتون یا بلوک عصبی: در موارد شدید، تزریق داروهای ضدالتهاب در فضای اپیدورال به کاهش فوری التهاب و درد کمک میکند.
پیشنهادی : تیزانیدین برای دیسک کمر
۲. درمان فیزیوتراپی و حرکتی
فیزیوتراپی از مهمترین مراحل درمان غیرجراحی دیسک است.
هدف آن کاهش فشار از روی عصب، تقویت عضلات نگهدارنده ستون فقرات و اصلاح حرکات بدن است.
رایجترین روشهای فیزیوتراپی شامل:
-
تراکشن یا کشش ستون فقرات: کاهش فشار مکانیکی بین مهرهها و ایجاد فضا برای بازگشت دیسک.
-
تحریک الکتریکی (TENS): کاهش پیامهای درد به مغز و تسکین فوری.
-
گرما و سرما درمانی: گرما باعث افزایش خونرسانی و کاهش اسپاسم، سرما باعث کاهش التهاب میشود.
-
ورزشهای تخصصی مکنزی و پیلاتس درمانی: به بهبود انعطاف و تقویت عضلات مرکزی کمک میکند.
توصیه میشود حرکات فیزیوتراپی تحت نظر فیزیوتراپیست مجرب انجام شود، چون حرکات اشتباه ممکن است وضعیت دیسک را بدتر کند.
بیشتر بخوانید: نحوه استراحت برای درمان دیسک کمر چگونه است؟
۳. درمان خانگی و سبک زندگی
در مراحل خفیف یا پس از کنترل درد، رعایت چند عادت ساده میتواند نقش مؤثری در بهبود داشته باشد:
-
پیادهروی سبک روزانه بهمدت ۱۵ تا ۳۰ دقیقه برای افزایش خونرسانی به عضلات کمر.
-
خوابیدن به پهلو با بالش بین زانوها برای کاهش فشار روی مهرههای پایین.
-
اجتناب از نشستن طولانیمدت و خم شدن مکرر.
-
استفاده از کمپرس گرم در ناحیه کمر برای شل شدن عضلات.
-
حفظ وزن متعادل بدن و پرهیز از غذاهای التهابزا مثل فستفود و قندهای ساده.
این روشها جایگزین درمان پزشکی نیستند، ولی روند بهبود را تسریع میکنند.
مطالعه بیشتر : عفونت ستون فقرات
۴. درمانهای کمکی و غیر دارویی نوین
در سالهای اخیر، روشهای غیرتهاجمی جدیدی معرفی شدهاند که به ترمیم طبیعی دیسک کمک میکنند. یکی از مؤثرترین ابزارهای پشتیبان در این زمینه، کمربند پلاتینر (Platinor Belt) است.
کمربند پلاتینر؛ حمایت علمی و تکنولوژیک برای دیسک کمر
کمربند پلاتینر یک ابزار درمانی پیشرفته است که با سه فناوری همزمان کار میکند:
-
مادون قرمز
-
اینفرارد
-
کلاک پالس
پلاتینر برخلاف کمربندهای طبی معمولی، فقط نقش ثابتکننده ندارد؛ بلکه به بهبود جریان خون و بازسازی تدریجی دیسک کمک میکند.
استفادهی منظم از آن بهویژه در کنار فیزیوتراپی، میتواند روند کاهش درد و بازگشت به فعالیت عادی را چند برابر سریعتر کند.
۵. جراحی دیسک کمر (در موارد خاص)
وقتی درمانهای غیرجراحی مؤثر نباشند یا بیمار علائم خطرناک مثل بیاختیاری یا فلج دارد، پزشک جراحی را پیشنهاد میدهد.
هدف جراحی، برداشتن فشار از روی عصب است.
انواع جراحیهای متداول شامل:
-
دیسککتومی باز: برداشت مستقیم بخش بیرونزدهی دیسک.
-
میکرودیسککتومی: جراحی کمتهاجمی با برش کوچک و میکروسکوپ.
-
جراحی لیزری یا آندوسکوپیک: در موارد خاص برای بیماران با دیسکهای کوچکتر.
دوره نقاهت جراحی معمولاً بین ۴ تا ۸ هفته است و پس از آن باید تمرینات توانبخشی انجام شود تا از عود مجدد جلوگیری گردد.
مراقبتها و سبک زندگی مناسب برای مبتلایان به دیسک کمر
دیسک کمر یک بیماری گذرا نیست؛ بلکه اگر سبک زندگی فرد اصلاح نشود، احتمال عود آن بسیار بالاست.
بنابراین، درمان فقط با دارو یا فیزیوتراپی کامل نمیشود، بلکه باید رفتارهای حرکتی، تغذیه و عادتهای روزمره بهصورت اصولی تغییر کنند.
در ادامه، مهمترین مراقبتها و اصلاحات رفتاری را مرور میکنیم:
۱. اصلاح وضعیت نشستن و ایستادن
-
هنگام نشستن، کمر باید صاف و تکیهگاه صندلی در گودی کمر قرار گیرد.
-
پاشنهی پا روی زمین و زانوها کمی بالاتر از سطح باسن باشند.
-
از نشستن طولانیمدت پرهیز کنید؛ هر ۳۰ تا ۴۵ دقیقه از جا بلند شوید و چند قدم راه بروید.
-
هنگام ایستادن طولانی، یکی از پاها را کمی بالاتر (مثلاً روی پله یا چهارپایه کوتاه) بگذارید تا فشار از روی مهرهها برداشته شود.
۲. نحوه صحیح خوابیدن
-
بهترین وضعیت برای خواب، خوابیدن به پهلو با زانوهای کمی خمشده و قرار دادن بالش بین زانوها است.
-
تشک باید نسبتاً سفت و دارای خاصیت ارتجاعی مناسب باشد؛ تشکهای نرم باعث فرو رفتن ستون فقرات و تشدید درد میشوند.
-
اگر مجبورید به پشت بخوابید، بالشی زیر زانو قرار دهید تا انحنای کمر طبیعی بماند.
۳. فعالیت و ورزش مناسب
ورزش منظم از بازگشت درد جلوگیری میکند.
بهترین گزینهها عبارتاند از:
-
پیادهروی آرام روزانه (۲۰ تا ۳۰ دقیقه)
-
شنا (بهویژه کرال پشت)
-
تمرینات مکنزی یا حرکات کششی تحت نظر فیزیوتراپیست
از ورزشهای پرفشار مانند دویدن، درازنشست، پرش، یا بلند کردن وزنه سنگین پرهیز کنید تا دیسک دوباره تحریک نشود.
۴. تغذیه و کنترل وزن
اضافهوزن یکی از عوامل اصلی فشار بر ستون فقرات است.
رژیم غذایی مناسب برای افراد مبتلا به دیسک کمر باید شامل موارد زیر باشد:
-
مصرف پروتئین کافی (ماهی، تخممرغ، حبوبات) برای بازسازی بافتها
-
دریافت کلسیم، منیزیم و ویتامین D برای سلامت استخوانها
-
استفاده از غذاهای ضدالتهاب طبیعی مانند زردچوبه، زنجبیل و روغن زیتون
-
کاهش قند، نمک، نوشابه و چربیهای اشباع
۵. عادتهایی که باید کنار گذاشت
-
سیگار و قلیان: باعث کاهش جریان خون دیسک و تسریع فرسایش آن میشوند.
-
نشستن روی زمین یا چهارزانو: فشار مستقیم روی مهرههای پایین کمری وارد میکند.
-
بلند کردن اجسام سنگین با خم شدن از کمر.
-
رانندگی طولانی بدون استراحت یا تکیهگاه مناسب.
جمعبندی و توصیه نهایی
دیسک کمر یکی از شایعترین علل کمردرد مزمن است، اما برخلاف تصور عموم، در بیشتر موارد قابل درمان بدون جراحی است.
کلید موفقیت در درمان، تشخیص بهموقع و ترکیب چند روش مؤثر است: دارو، فیزیوتراپی، اصلاح سبک زندگی و استفاده از ابزارهای حمایتی علمی.
در مراحل اولیه، رعایت چند اصل ساده مثل درست نشستن، تحرک روزانه، کنترل وزن و پیادهروی سبک، میتواند جلوی پیشرفت بیماری را بگیرد.
اگر درد تیرکشنده به پا، بیحسی یا ضعف عضلانی دارید، مراجعه به پزشک متخصص ستون فقرات ضروری است تا از آسیب دائمی عصب جلوگیری شود.
به یاد داشته باشید که بهبود دیسک کمر نیاز به استمرار دارد، نه درمان مقطعی.
استفادهی منظم از کمربند پلاتینر در کنار تمرینات فیزیوتراپی، میتواند نقش مؤثری در تسریع ترمیم بافتهای اطراف دیسک، کاهش التهاب و بازگشت تدریجی توان حرکتی داشته باشد.







ممنون از مقاله خوبتون
متشکرم