وبلاگ
پارگی رباط صلیبی قدامی (ACL) | درمان پارگی رباط صلیبی قدامی زانو (ACL): روشهای خانگی، فیزیوتراپی، جراحی، دارو و درمانهای طبیعی
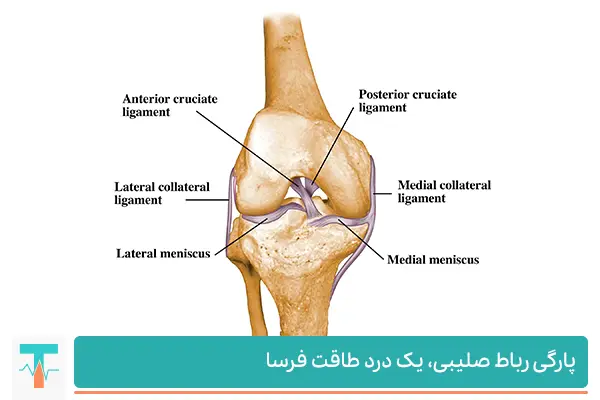
رباط صلیبی قدامی (Anterior Cruciate Ligament – ACL) یکی از چهار رباط اصلی زانو است که وظیفهی حفظ پایداری مفصل را بر عهده دارد. این رباط در مرکز مفصل زانو قرار گرفته و با کنترل حرکت رو به جلوی استخوان درشتنی نسبت به استخوان ران، مانع از لغزش و چرخش غیرطبیعی زانو میشود. بههمین دلیل، آسیب یا پارگی این رباط، یکی از شایعترین و درعینحال چالشبرانگیزترین صدمات زانو در میان ورزشکاران و حتی افراد عادی است.
پارگی رباط صلیبی قدامی معمولاً در اثر چرخش ناگهانی زانو، پرشهای نادرست، تغییر جهت سریع یا برخورد مستقیم در حین فعالیتهای ورزشی اتفاق میافتد. این آسیب میتواند بهصورت جزئی یا کامل رخ دهد و اغلب با احساس صدای «تق»، تورم سریع، درد شدید و بیثباتی مفصل زانو همراه است. در صورت عدم درمان مناسب، احتمال بروز آسیبهای ثانویه مانند پارگی منیسک، سایش غضروف مفصلی و در نهایت آرتروز زودرس زانو بهطور قابلتوجهی افزایش مییابد.
از منظر علمی، اهمیت رباط صلیبی قدامی تنها در پایداری مکانیکی نیست؛ بلکه نقش حیاتی در کنترل عصبیعضلانی (Neuromuscular Control) زانو نیز دارد. بهعبارت دیگر، این رباط با ارسال پیامهای حسی به سیستم عصبی مرکزی، در هماهنگی حرکات پا و جلوگیری از حرکات غیرطبیعی نقش مستقیم دارد. بنابراین، پارگی ACL نهتنها یک آسیب ساختاری، بلکه یک اختلال عصبیحرکتی محسوب میشود که نیازمند درمان چندوجهی است.
درمان پارگی رباط صلیبی قدامی بسته به شدت آسیب، سن بیمار، سطح فعالیت بدنی و میزان بیثباتی مفصل متفاوت است. در برخی بیماران، درمانهای محافظهکارانه (غیرجراحی) شامل فیزیوتراپی، تمرینات بازتوانی و استفاده از زانوبندهای تخصصی نتایج مطلوبی دارد. اما در موارد پارگی کامل یا ناپایداری شدید، معمولاً بازسازی رباط به روش آرتروسکوپی ضروری است.
در این مقاله، با نگاهی علمی و گامبهگام، همهچیز را دربارهی علت، علائم، تشخیص، درمان جراحی و غیرجراحی، فیزیوتراپی و راهکارهای بازگشت ایمن به فعالیت ورزشی بررسی خواهیم کرد. همچنین به جدیدترین روشهای درمانی مانند تزریق PRP، سلولهای بنیادی و دستگاههای کمتهاجمی فیزیوتراپی خانگی نیز پرداخته میشود تا مسیر درمانی بیماران مبتلا به پارگی ACL روشنتر و علمیتر شود.
آناتومی و نقش رباط صلیبی قدامی (ACL) در پایداری زانو
مفصل زانو، بزرگترین و یکی از پیچیدهترین مفاصل بدن است که برای تحمل وزن، حرکت، و تعادل بدن طراحی شده است. ساختار زانو از سه استخوان اصلی استخوان ران (فمور)، استخوان ساق (تیبیا) و کشکک (پاتلا) و مجموعهای از رباطها و عضلات پشتیبان تشکیل شده است.
در میان این ساختارها، رباط صلیبی قدامی (Anterior Cruciate Ligament – ACL) یکی از مهمترین اجزای پایداری مفصل زانو به شمار میرود. این رباط در مرکز مفصل قرار دارد و از سطح داخلی استخوان ران (فمور) به بخش جلویی استخوان درشتنی (تیبیا) متصل میشود. نام «صلیبی» از محل تقاطع آن با رباط صلیبی خلفی (PCL) گرفته شده است، بهطوری که هر دو به شکل ضربدری از یکدیگر عبور میکنند و محور حرکتی زانو را کنترل مینمایند.
ساختار فیزیکی رباط ACL
رباط صلیبی قدامی از دو دسته اصلی فیبر کلاژنی تشکیل شده است:
-
دسته قدامی-داخلی (Anteromedial Bundle): که هنگام خم شدن زانو (Flexion) کشیده میشود.
-
دسته خلفی-جانبی (Posterolateral Bundle): که در حالت صاف شدن زانو (Extension) بیشترین کشش را دارد.
این فیبرها از نوع کلاژن نوع I هستند و خاصیت کشسانی محدودی دارند، بنابراین در برابر حرکات ناگهانی، پیچش یا نیروی شدید، مستعد پارگی میشوند.
ACL دارای عروق خونی محدود و گیرندههای حسی (Proprioceptors) است که به مغز درباره موقعیت زانو اطلاعات میفرستند همین ویژگی است که باعث میشود پارگی آن نهتنها یک آسیب مکانیکی، بلکه اختلال عصبیحرکتی (Neuro-mechanical Disorder) نیز محسوب شود.
نقش ACL در عملکرد حرکتی زانو
رباط صلیبی قدامی چند وظیفهی حیاتی دارد:
-
جلوگیری از جابهجایی قدامی استخوان درشتنی (Tibia) نسبت به ران (Femur):
این مهمترین نقش ACL است؛ در نبود آن، استخوان ساق هنگام حرکت به جلو لغزش پیدا میکند که موجب ناپایداری مفصل میشود. -
کنترل حرکات چرخشی زانو (Rotational Stability):
ACL بهویژه در حرکات پیچشی، تغییر جهت سریع یا پرش، نقش اساسی در حفظ تعادل زانو دارد. -
حفظ هماهنگی عصبیعضلانی:
گیرندههای عصبی داخل رباط به تنظیم دقیق موقعیت مفصل و هماهنگی بین عضلات چهارسر و همسترینگ کمک میکنند. -
جلوگیری از آسیب به سایر اجزای مفصل (مثل منیسکها):
با تثبیت زانو، از فشار بیش از حد روی منیسک داخلی و خارجی جلوگیری میکند.
بیشتر بخوانید: زانو درد کودکان
تفاوت رباط صلیبی قدامی با سایر رباطهای زانو
برای درک بهتر عملکرد ACL، باید تفاوت آن با سایر رباطهای اصلی زانو را بشناسیم:
| رباط | محل قرارگیری | وظیفه اصلی | نوع آسیب رایج |
|---|---|---|---|
| ACL | مرکز مفصل زانو | جلوگیری از لغزش قدامی درشتنی | پارگی در چرخش ناگهانی |
| PCL | پشت مفصل زانو | جلوگیری از لغزش خلفی درشتنی | آسیب در تصادفات یا ضربه از جلو |
| MCL | سمت داخلی زانو | کنترل حرکات جانبی داخلی | کشیدگی در ضربه به خارج پا |
| LCL | سمت بیرونی زانو | کنترل حرکات جانبی خارجی | آسیب در پیچ خوردگی داخلی |
اهمیت رباط ACL در فعالیتهای ورزشی
در فعالیتهایی مثل فوتبال، بسکتبال، والیبال، اسکی و تنیس، ACL مسئول کنترل حرکات سریع و تغییر جهتهای ناگهانی است.
هنگامی که این رباط پاره میشود، زانو احساس «خالی شدن» یا ناپایداری دارد — حالتی که بهویژه هنگام دویدن یا پریدن تکرار میشود.
به همین دلیل، پارگی ACL یکی از اصلیترین دلایل توقف فعالیت حرفهای ورزشکاران محسوب میشود.
ویژگی خاص: چرا ACL بهسختی ترمیم میشود؟
ACL بهدلیل جریان خون ضعیف و قرارگیری درون مایع مفصلی (Synovial Fluid) توانایی بازسازی طبیعی بسیار محدودی دارد.
این مایع مانع از تشکیل لختهی ترمیمی در محل پارگی میشود.
به همین علت، در صورت پارگی کامل، بافت خود رباط قادر به ترمیم نیست و نیاز به بازسازی جراحی (Reconstruction) دارد.
نقش عضلات در حمایت از ACL
عضلات اطراف زانو — بهویژه چهارسر ران (Quadriceps) و همسترینگ (Hamstrings) — نقش حمایتی در پایداری ACL دارند.
اگر این عضلات قوی باشند، نیروهای وارده بر رباط کاهش مییابد.
در فیزیوتراپی، تمرکز بر تعادل قدرتی بین همسترینگ و چهارسر یکی از مهمترین بخشهای پیشگیری و بازتوانی پارگی ACL است.
نکته علمی کلیدی
هر رباطی فقط یک بافت فیبری نیست؛ ACL یک حسگر عصبی پیچیده است که مغز را از موقعیت دقیق مفصل زانو آگاه میکند.
وقتی پاره میشود، مغز اطلاعات حرکتی غلطی دریافت میکند — و این همان دلیلی است که بعد از پارگی، حتی با درد کم، زانو “ناپایدار” احساس میشود. برای مشاهده ی مقاله ی علائم پارگی رباط صلیبی کافیست وارد لینک شوید.
علت و مکانیسم پارگی رباط صلیبی قدامی (ACL Injury Mechanism)
پارگی رباط صلیبی قدامی یکی از شایعترین آسیبهای زانو است، بهویژه در میان ورزشکاران حرفهای و افرادی که حرکات پرفشار یا پرشی انجام میدهند. این آسیب در اثر اعمال نیروهای شدید، ناگهانی و خارج از محدودهی فیزیولوژیک بر مفصل زانو ایجاد میشود. درک مکانیسم دقیق آن به تشخیص درست، پیشگیری مؤثر و انتخاب درمان مناسب کمک میکند.
۱. حرکات پرخطر و مکانیسمهای بیومکانیکی آسیب
پارگی ACL معمولاً در یکی از سه حالت زیر رخ میدهد:
الف) چرخش ناگهانی زانو (Rotational Injury)
شایعترین مکانیسم آسیب است. زمانی رخ میدهد که پا بر زمین ثابت مانده ولی تنه یا ران در جهت مخالف میچرخد.
در این حالت، فیبرهای رباط صلیبی تحت فشار پیچشی شدید قرار گرفته و دچار پارگی میشوند.
مثال رایج: چرخش ناگهانی هنگام تغییر جهت در فوتبال یا اسکی.
ب) فرود نادرست پس از پرش (Landing Injury)
وقتی فرد از ارتفاع میپرد و زانو در حالت صاف یا نیمهخم فرود میآید، نیروی فشاری و برشی زیادی بر رباط وارد میشود.
اگر عضلات همسترینگ نتوانند این نیرو را مهار کنند، فیبرهای ACL پاره میشوند.
مثال رایج: فرود از پرش در بسکتبال یا والیبال بدون خم کردن زانو.
ج) ضربه مستقیم به زانو (Contact Injury)
در اثر برخورد فیزیکی، مثلاً در فوتبال یا تصادف، ممکن است نیروی خارجی از پهلو یا جلو به زانو وارد شود.
اگر زانو در وضعیت چرخش داخلی یا نزدیک به اکستنشن باشد، احتمال پارگی کامل رباط و زانو درد بسیار زیاد است.
مثال رایج: برخورد از سمت بیرونی پا در فوتبال که باعث چرخش ناگهانی ساق به داخل میشود.
۲. نقش بیومکانیک و ساختار بدن در بروز آسیب
پارگی ACL فقط به دلیل یک حادثه نیست؛ در بسیاری از موارد نتیجهی ترکیب چند عامل ساختاری و عملکردی است.
-
زاویه والگوس زانو (Knee Valgus):
انحراف زانو به سمت داخل در هنگام پرش یا دویدن باعث افزایش فشار چرخشی بر ACL میشود. -
ضعف عضلات همسترینگ:
همسترینگها با کشیدن ساق به عقب، نیروی مخالف حرکت قدامی تیبیا را تأمین میکنند. ضعف آنها فشار مضاعفی بر رباط وارد میکند. -
غلبه عضله چهارسر (Quadriceps Dominance):
فعال شدن بیش از حد عضلهی چهارسر نسبت به همسترینگ در زمان فرود، یکی از عوامل کلیدی پارگی رباط در ورزشکاران است. -
تغییرات بیومکانیکی در زنان:
به دلیل زاویهی لگن بزرگتر (Q Angle)، ضعف نسبی عضلات همسترینگ و تأثیر هورمون استروژن بر بافت رباطی، خطر پارگی ACL در زنان تا ۵ برابر بیشتر از مردان است.
۳. عوامل محیطی و خارجی مؤثر در پارگی ACL
-
نوع زمین ورزشی:
زمینهای مصنوعی یا مرطوب باعث چسبندگی کف کفش به زمین و افزایش فشار پیچشی بر زانو میشوند. -
کفش نامناسب:
کفشهای با آج بلند یا سفت، مانع از لغزش طبیعی پا میشوند و انرژی ضربه مستقیماً به رباط منتقل میشود. -
عدم گرمکردن کافی:
بافتهای عضلانی و رباطی سرد، خاصیت کشسانی کمتری دارند و در برابر حرکات ناگهانی سریعتر دچار پارگی میشوند. -
خستگی عضلانی:
عضلات خسته توانایی کنترل نیروها و حرکات را از دست میدهند، در نتیجه احتمال ناپایداری زانو بالا میرود.
۴. تفاوت بین آسیبهای تماسی و غیر تماسی (Contact vs Non-contact Injury)
تحقیقات نشان دادهاند که حدود ۷۰٪ پارگیهای رباط صلیبی قدامی بدون تماس مستقیم (Non-contact) اتفاق میافتد.
در این حالت، آسیب در نتیجهی ترکیبی از چرخش، کاهش سرعت ناگهانی و ضعف کنترل عصبیعضلانی رخ میدهد.
فقط ۳۰٪ موارد ناشی از برخورد فیزیکی (Contact) هستند، مثل ضربه از طرف حریف یا تصادف.
بنابراین، بیشتر آسیبهای ACL قابل پیشگیریاند؛ اگر بدن آموزش ببیند تا در لحظات بحرانی، زانو را در وضعیت ایمن نگه دارد.
۵. نقش کنترل عصبیعضلانی (Neuromuscular Control) در پیشگیری و آسیب
ACL علاوه بر پایداری مکانیکی، دارای گیرندههای حسی است که موقعیت مفصل را به مغز اطلاع میدهند.
وقتی این سیستم دچار اختلال شود — مثلاً در خستگی، تمرین ناکافی یا آسیبهای قبلی — مغز واکنش مناسبی برای اصلاح وضعیت زانو نشان نمیدهد، در نتیجه مفصل وارد زاویه خطرناک شده و رباط پاره میشود.
برنامههای تمرینی مدرن مثل برنامههای FIFA 11+ یا PEP با هدف تقویت کنترل عصبیعضلانی طراحی شدهاند تا از این آسیب جلوگیری کنند.
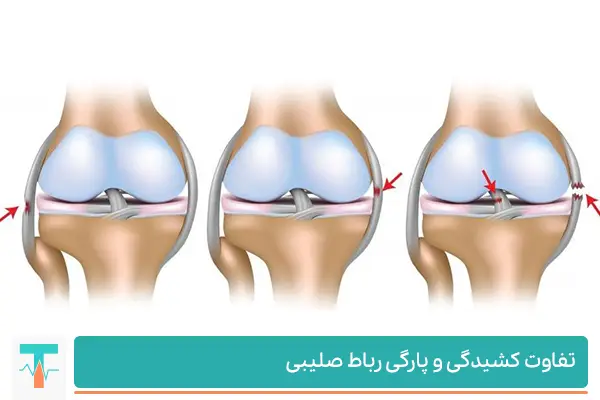
۶. سطح آسیب در انواع پارگیها
| درجه آسیب | توصیف آسیب | ثبات زانو | روش درمان معمول |
|---|---|---|---|
| درجه ۱ (کشش خفیف) | پارگی کمتر از ۱۰٪ فیبرها، بدون ناپایداری | پایدار | درمان غیرجراحی، فیزیوتراپی |
| درجه ۲ (پارگی ناقص) | پارگی ۳۰–۵۰٪ فیبرها، ناپایداری متوسط | نیمهپایدار | درمان محافظهکارانه یا جراحی در صورت فعالیت بالا |
| درجه ۳ (پارگی کامل) | قطع کامل رباط، ناپایداری واضح مفصل | ناپایدار | بازسازی رباط (جراحی آرتروسکوپی) |
۷. علل تشدیدکننده و عوامل خطر تکرار آسیب
-
بازگشت زودهنگام به ورزش
-
بیتوجهی به توانبخشی عصبیعضلانی
-
ضعف عضله سرینی (Gluteus Medius)
-
استفاده نکردن از زانوبند در فاز اولیه بازگشت
-
سابقهی آسیب در پای مقابل
نکته علمی مهم
تحقیقات نشان میدهند که در هر قدم، رباط صلیبی قدامی فقط ۲ تا ۳ درصد از بار حرکتی زانو را تحمل میکند، اما در زمان تغییر جهت یا پرش، این فشار تا ۸ برابر وزن بدن افزایش مییابد.
این یعنی یک حرکت اشتباه، میتواند نیروهایی به رباط وارد کند که حتی بافت سالم هم تاب آن را نداشته باشد.
علائم و نشانههای پارگی رباط صلیبی قدامی
پارگی رباط صلیبی قدامی (ACL) معمولاً بهصورت ناگهانی و در حین فعالیت رخ میدهد. در لحظهی آسیب، بسیاری از بیماران توصیف میکنند که احساس “تق” یا “ترکیدن” درون زانو داشتهاند، و بلافاصله پس از آن، زانو دچار درد شدید و ناپایداری میشود. علائم بسته به میزان پارگی (جزئی یا کامل) ممکن است شدت متفاوتی داشته باشند.
۱. علائم بالینی اولیه (Acute Phase Symptoms)
در ساعات اولیه پس از آسیب، علائم معمولاً بهصورت زیر ظاهر میشوند:
-
صدای تق یا پاره شدن ناگهانی در زانو
اولین نشانهی شایع پارگی کامل ACL است. این صدا در اثر پارگی سریع فیبرهای رباط و لغزش استخوان تیبیا روی فمور ایجاد میشود. -
درد شدید و ناتوانی در ادامهی فعالیت
بیمار معمولاً نمیتواند به فعالیت ادامه دهد یا حتی روی پای آسیبدیده بایستد. درد در عمق مفصل احساس میشود. -
تورم سریع (در عرض چند ساعت)
بر اثر خونریزی درون مفصل (Hemarthrosis)، زانو متورم و گرم میشود. این تورم از نشانههای کلیدی پارگی کامل رباط است. -
احساس خالی شدن یا لق شدن زانو (Giving Way)
بهویژه هنگام راه رفتن یا پایین رفتن از پلهها. این علامت نشاندهندهی از بین رفتن ثبات قدامی مفصل است. -
کاهش دامنه حرکتی (ROM Limitation)
زانو به سختی خم یا صاف میشود. در برخی بیماران بهدلیل اسپاسم عضلانی، مفصل در حالت نیمهخم باقی میماند.
۲. علائم تأخیری (Chronic Symptoms)
اگر آسیب درمان نشود یا ناقص درمان شود، علائم در طول هفتهها یا ماهها به شکل مزمن ادامه پیدا میکند:
-
احساس ناپایداری مداوم در زانو
-
درد هنگام پیچیدن یا تغییر جهت
-
ضعف تدریجی عضلات ران
-
صدای خفیف کلیک یا قفل شدن مفصل (در صورت آسیب همزمان به منیسک)
-
کاهش اعتماد به نفس حرکتی — بیمار از فعالیتهایی مثل دویدن، پریدن یا بالا رفتن از پله میترسد.
تشخیص پارگی رباط صلیبی قدامی
تشخیص صحیح ACL Tear بر پایهی شرح حال دقیق، معاینه فیزیکی تخصصی و تصویربرداری پیشرفته انجام میشود.
۱. شرح حال بالینی (Medical History)
پزشک معمولاً با چند سؤال کلیدی شروع میکند:
-
آیا در لحظه آسیب صدایی در زانو شنیدید؟
-
زانو بلافاصله متورم شد یا چند ساعت بعد؟
-
آیا هنگام پیچیدن یا فرود، حس خالی شدن داشتید؟
پاسخ به این سؤالات در بیش از ۸۰٪ موارد، پزشک را به تشخیص پارگی رباط صلیبی میرساند.
۲. معاینه فیزیکی و تستهای تخصصی زانو
۱. تست لاخمن (Lachman Test)
حساسترین تست بالینی برای پارگی ACL است.
در این تست، پزشک ران را ثابت نگه میدارد و ساق را به جلو میکشد.
اگر درشتنی بیش از حد معمول حرکت کند یا حس “نرمی انتهایی” (Soft End Feel) وجود داشته باشد، احتمال پارگی زیاد است.
۲. تست کشوی قدامی (Anterior Drawer Test)
زانو در زاویهی ۹۰ درجه قرار میگیرد و پزشک ساق را به جلو میکشد.
حرکت غیرطبیعی استخوان درشتنی نسبت به ران نشاندهندهی ناپایداری و پارگی ACL است.
۳. تست پیوت شیفت (Pivot Shift Test)
حرکت چرخشی زانو تحت فشار انجام میشود. لغزش ناگهانی استخوان تیبیا روی فمور نشانهی قطعی پارگی کامل رباط صلیبی است.
نکته: در فاز حاد (چند روز اول)، بهدلیل درد و اسپاسم عضلانی، ممکن است تستها دقیق نباشند. بهتر است ۵ تا ۷ روز بعد از آسیب انجام شوند.
۳. تصویربرداری
MRI (تصویربرداری رزونانس مغناطیسی)
استاندارد طلایی در تشخیص پارگی ACL است.
MRI با دقت بیش از ۹۵٪ میتواند نوع، محل و شدت پارگی را مشخص کند و آسیبهای همراه مانند پارگی منیسک، آسیب غضروف مفصلی یا خونریزی داخل مفصل را نیز نشان دهد.
سونوگرافی (Ultrasound)
در موارد خفیف یا برای پیگیری روند بهبود استفاده میشود، اما دقت آن در مقایسه با MRI پایینتر است.
رادیوگرافی ساده (X-Ray)
برای شکستگیهای همراه مفید است، اما خود رباط در عکس ساده دیده نمیشود.
۴. تشخیص افتراقی (Differential Diagnosis)
در برخی موارد، علائم مشابهی در سایر آسیبها مشاهده میشود. پزشک باید بین موارد زیر افتراق قائل شود:
-
پارگی منیسک داخلی یا خارجی
-
کشیدگی رباط جانبی داخلی (MCL)
-
آسیب رباط صلیبی خلفی (PCL)
-
شکستگی کندیل داخلی یا خارجی فمور
-
هماتوم زیرپوستی یا بورسیت زانو
۵. سیستم درجهبندی شدت آسیب (Grading System)
پزشکان برای تعیین شدت آسیب از معیارهای بالینی و تصویربرداری استفاده میکنند:
| درجه آسیب | ویژگیها | احتمال درمان بدون جراحی |
|---|---|---|
| درجه ۱ (Mild Stretch) | فقط کشش یا پارگی جزئی، زانو پایدار | زیاد |
| درجه ۲ (Partial Tear) | پارگی ناقص فیبرها، بیثباتی خفیف تا متوسط | متوسط |
| درجه ۳ (Complete Tear) | پارگی کامل، زانو کاملاً ناپایدار | پایین (نیاز به جراحی دارد) |
نکته تخصصی
مطالعات نشان میدهند که در MRI، پارگی کامل رباط صلیبی معمولاً بهصورت “Discontinuity” یا “Wavy appearance” مشاهده میشود درحالیکه در پارگی جزئی، فقط افزایش سیگنال (Signal Intensity) در فیبرها دیده میشود.
بیشتر بخوانید: فیزیوتراپی زانو
۶. تست خانگی برای تشخیص نسبی رباط صلیبی
در شرایطی که مراجعه به پزشک ممکن نیست، بیمار میتواند تست سادهای انجام دهد:
روی صندلی بنشیند، پا را آویزان نگه دارد، سپس سعی کند ساق پا را با عضلهی ران به جلو بیاورد.
اگر احساس خالی شدن، درد عمیق یا حرکت غیرطبیعی در زانو داشت، احتمال آسیب ACL وجود دارد.
البته تأکید میشود که تشخیص قطعی فقط با معاینه و MRI ممکن است.
درمان پارگی رباط صلیبی قدامی (ACL Treatment)
درمان پارگی رباط صلیبی قدامی بسته به نوع و شدت آسیب، سن بیمار، سطح فعالیت فیزیکی و میزان ناپایداری مفصل انتخاب میشود. بهطور کلی، درمان به دو روش اصلی تقسیم میشود:
درمان غیرجراحی (محافظهکارانه) و درمان جراحی (بازسازی رباط صلیبی).
در سالهای اخیر، با پیشرفت روشهای بازتوانی و فناوریهای کمتهاجمی، ترکیب این دو روش در بسیاری از بیماران بهترین نتیجه را ایجاد کرده است.
۱. درمان غیرجراحی یا محافظهکارانه (Conservative Treatment)
درمان غیرجراحی معمولاً در موارد زیر توصیه میشود:
-
پارگی جزئی یا کشش خفیف رباط
-
افراد غیرورزشکار یا با فعالیت کم
-
بیماران مسن که نیاز به پایداری شدید مفصل ندارند
-
افرادی که حاضر به انجام جراحی نیستند
اهداف درمان محافظهکارانه:
-
کاهش التهاب و درد
-
بازگرداندن دامنه حرکتی (ROM)
-
تقویت عضلات اطراف زانو (بهویژه همسترینگ و چهارسر)
-
آموزش کنترل حرکتی (Neuromuscular Training)
مراحل درمان غیرجراحی:
الف) فاز حاد (۱ تا ۲ هفتهی اول):
-
استراحت و استفاده از کمپرس سرد
-
بالا نگهداشتن پا برای کاهش تورم
-
استفاده از زانوبند طبی برای تثبیت مفصل (مثل زانوبند زاپیامکس که گرما و پایداری همزمان فراهم میکند)
-
مصرف داروهای ضد التهاب غیراستروئیدی (NSAIDs) مثل ایبوپروفن یا سلکوکسیب
ب) فاز بازتوانی (۲ تا ۸ هفته):
-
تمرینات ایزومتریک و کششی
-
فیزیوتراپی جهت بازآموزی تعادل، تقویت عضلات ران و حس عمقی مفصل
-
استفاده از آبدرمانی (Hydrotherapy) برای کاهش فشار مفصلی و افزایش دامنه حرکتی
-
در این مرحله، زانوبند طبی یا زاپیامکس جهت کنترل حرکت و جلوگیری از ناپایداری مفید است.
ج) فاز بازگشت به فعالیت (۲ تا ۴ ماه):
-
تمرینات تعادلی و پلایومتریک
-
آموزش الگوی صحیح فرود و چرخش
-
تستهای عملکردی جهت ارزیابی ثبات قبل از بازگشت کامل به فعالیت
۲. درمان جراحی (Surgical Treatment)
در موارد زیر جراحی توصیه میشود:
-
پارگی کامل رباط صلیبی
-
احساس ناپایداری مداوم زانو
-
ورزشکاران حرفهای یا افراد با فعالیت فیزیکی بالا
-
آسیبهای ترکیبی (مثل پارگی منیسک یا رباطهای جانبی همراه ACL)
هدف از جراحی:
جراحی بازسازی ACL با هدف جایگزینی رباط آسیبدیده با پیوندی جدید انجام میشود تا پایداری زانو و کنترل چرخشی آن بازگردد.
بیشتر بخوانید: درمان خانگی رگ به رگ شدن پا
۳. روشهای جراحی بازسازی رباط صلیبی قدامی
الف) آرتروسکوپی زانو (Arthroscopic ACL Reconstruction)
رایجترین روش درمان جراحی ACL است.
در این روش، جراح با برشهای بسیار کوچک، دوربینی را وارد مفصل میکند و رباط پارهشده را با بافت پیوندی (گرافت) جایگزین میکند.
مزایا:
-
کمتهاجمی
-
درد کمتر بعد از عمل
-
بهبود سریعتر و جای زخم کوچکتر
ب) انتخاب نوع گرافت (Tissue Graft)
| نوع گرافت | منبع بافت | مزایا | معایب |
|---|---|---|---|
| Hamstring Autograft | تاندون همسترینگ بیمار | درد کمتر در محل برداشت | ضعف موقت همسترینگ |
| Patellar Tendon Autograft | تاندون کشککی (پاتلار) بیمار | استحکام بالا، تثبیت سریعتر | درد جلوی زانو، احتمال التهاب پاتلار |
| Quadriceps Tendon Autograft | تاندون عضله چهارسر | قطر زیاد و قدرت بالا | ترمیم کندتر محل برداشت |
| Allograft | بافت اهدایی انسانی | کاهش زمان عمل، درد کمتر | احتمال عفونت یا جذب ناقص بافت |
۴. مراقبتهای بعد از جراحی
فاز اول (روز ۱ تا هفته ۲):
-
استفاده از عصا و زانوبند محافظ
-
تمرینات حرکتی سبک برای جلوگیری از خشکی مفصل
-
کنترل تورم با یخ و بالا نگهداشتن پا
فاز دوم (هفته ۲ تا ۶):
-
تمرینات تقویتی عضلات ران و ساق
-
فیزیوتراپی تخصصی با دستگاههای اولتراسوند، TENS و شاکویو
-
تمرکز بر بازگشت دامنه حرکتی کامل
فاز سوم (ماه ۲ تا ۴):
-
تمرینات تعادلی و حس عمقی
-
تمرینات دینامیک کنترلشده با زانوبند زاپیامکس یا پلاتینر
-
افزایش تحمل وزن و کنترل چرخش زانو
فاز نهایی (ماه ۵ تا ۹):
-
تمرینات قدرتی انفجاری (پلایومتریک)
-
تستهای بازگشت به ورزش (Functional Test)
-
بازگشت کامل به فعالیت حرفهای پس از تأیید پزشک و فیزیوتراپیست
۵. درمانهای نوین و مکمل در ترمیم رباط صلیبی
۱. تزریق PRP (پلاسمای غنی از پلاکت):
-
حاوی فاکتورهای رشد است که به بازسازی بافت رباط کمک میکند.
-
معمولاً در مراحل بازتوانی یا بعد از جراحی استفاده میشود.
۲. سلولدرمانی (Stem Cell Therapy):
-
سلولهای بنیادی از مغز استخوان یا بافت چربی استخراج و در محل آسیب تزریق میشوند.
-
در مطالعات اخیر، بهبود کیفیت ترمیم بافتی و کاهش التهاب را نشان دادهاند.
۳. لیزر درمانی و شاکویو:
-
با تحریک سلولی و افزایش متابولیسم بافتی، روند ترمیم فیبرهای رباط را تسریع میکنند.
۴. استفاده از دستگاههای توانبخشی خانگی (مثل زانوبند زاپیامکس و کمربند پلاتینر):
-
زاپیامکس با استفاده از موج مادون قرمز، ویبرودرمانی و میدان مغناطیسی باعث افزایش جریان خون، کاهش التهاب و تسریع بازسازی بافتی میشود.
-
پلاتینر با فناوری UIC (Ultrasound, Infrared, Clock Pulse) در درمان دردهای مفصلی، تورم پس از جراحی و تحریک عصب عضلانی بسیار مؤثر است.
-
این دستگاهها جایگزین فیزیوتراپی نیستند، ولی در بازتوانی خانگی و کاهش مدت نقاهت نقش چشمگیری دارند.
۶. درمان خانگی و حمایتی
در مراحل خفیفتر یا پس از جراحی، درمانهای خانگی زیر به بهبود سریعتر کمک میکنند:
-
استفاده از کمپرس سرد برای کاهش التهاب در هفتههای اول
-
ماساژ با روغنهای ضدالتهاب طبیعی مانند روغن کندر، سیاهدانه و کرچک
-
تمرینات ایزومتریک (انقباض عضله بدون حرکت مفصل) برای جلوگیری از آتروفی عضلانی
-
استفاده از زانوبند طبی با فشردهسازی ملایم برای کنترل تورم و افزایش حس ثبات
۷. مقایسه بین درمان جراحی و غیرجراحی
| ویژگی | درمان غیرجراحی | درمان جراحی |
|---|---|---|
| مناسب برای | پارگی جزئی، افراد کمتحرک | پارگی کامل، ورزشکاران |
| زمان بهبود | ۲ تا ۴ ماه | ۶ تا ۹ ماه |
| بازگشت به ورزش حرفهای | محدود | ممکن و کامل |
| خطر ناپایداری مجدد | متوسط | پایینتر |
| نیاز به فیزیوتراپی | زیاد | بسیار زیاد (ضروری) |
نکته علمی کلیدی
در مطالعات دانشگاه هاروارد (Harvard Medical School) مشخص شده بیمارانی که بعد از بازسازی ACL حداقل ۶ ماه فیزیوتراپی فعال انجام دادهاند، ۸۵٪ احتمال بازگشت کامل به فعالیت ورزشی دارند؛ درحالیکه بدون بازتوانی تخصصی، این عدد به زیر ۵۰٪ میرسد.
فیزیوتراپی و بازتوانی پارگی رباط صلیبی قدامی
بازتوانی بعد از پارگی یا جراحی رباط صلیبی قدامی، فرایندی مرحلهبهمرحله است که با هدف بازگرداندن عملکرد، قدرت، تعادل و حس عمقی مفصل (Proprioception) انجام میشود.
هدف نهایی فیزیوتراپی، بازگشت بیمار به زندگی روزمره یا ورزش حرفهای بدون درد و بدون خطر آسیب مجدد است.
اهداف کلی توانبخشی ACL
-
کاهش درد و التهاب
-
بازگرداندن دامنه حرکتی کامل زانو
-
جلوگیری از خشکی مفصل و چسبندگی بافتی
-
تقویت عضلات چهارسر، همسترینگ و سرینی
-
بازآموزی حس عمقی و کنترل عصبیعضلانی
-
بازگشت تدریجی به فعالیت و پیشگیری از آسیب مجدد
مراحل فیزیوتراپی رباط صلیبی (ACL Rehabilitation Phases)
بازتوانی رباط صلیبی معمولاً در چهار فاز اصلی انجام میشود:
فاز اول: کنترل التهاب و بازیابی حرکت (هفته ۱ تا ۲)
هدف:
کاهش تورم، درد و جلوگیری از خشکی مفصل.
اقدامات اصلی:
-
استراحت نسبی (نه مطلق)؛ حرکت ملایم زانو در محدوده بدون درد
-
کمپرس سرد ۳ تا ۴ بار در روز
-
بالا نگه داشتن پا و استفاده از زانوبند طبی سبک
-
تمرینات ایزومتریک عضله چهارسر (Quad Sets):
-
در حالت نشسته، عضله ران را منقبض کنید و ۵ ثانیه نگه دارید، ۱۰ بار تکرار.
-
-
تمرین پمپاژ مچ پا (Ankle Pumps) برای پیشگیری از ترومبوز
دستگاههای مفید:
زانوبند زاپیامکس با گرمای مادون قرمز برای کاهش التهاب و بهبود جریان خون،
TENS برای تسکین درد موضعی.
فاز دوم: تقویت عضلات و بازیابی دامنه حرکتی (هفته ۲ تا ۶)
هدف:
افزایش انعطافپذیری و آغاز تقویت کنترلشده عضلات.
تمرینات کلیدی:
-
خم و باز کردن تدریجی زانو تا زاویه ۹۰–۱۱۰ درجه
-
بالا آوردن مستقیم پا در حالت درازکش (Straight Leg Raise)
-
تمرینات زنجیره بسته (Closed Kinetic Chain):
-
اسکوات سبک با تکیه به دیوار تا زاویهی ۴۵ درجه
-
پل باسن (Bridging) برای تقویت عضلات سرینی
-
-
تمرینات تعادلی ساده روی یک پا با زانوی نیمهخم
فیزیوتراپی تخصصی در این فاز شامل:
-
اولتراسوند تراپی (Ultrasound Therapy) برای کاهش التهاب بافتی
-
لیزر تراپی با شدت پایین (LLLT) برای تحریک بازسازی فیبرهای رباط
-
آبدرمانی (Hydrotherapy): تمرینات راه رفتن در آب برای کاهش بار روی مفصل
فاز سوم: بازیابی تعادل و کنترل عصبیعضلانی (هفته ۶ تا ۱۲)
هدف:
افزایش قدرت عملکردی و هماهنگی عصبیعضلانی.
تمرینات این فاز:
-
لانج سبک و کنترلشده (Controlled Lunges)
-
تمرینات حس عمقی (Proprioception):
-
ایستادن روی تخته تعادل یا توپ BOSU
-
-
حرکات نیمهپرشی سبک برای تحریک عضلات سریع (Fast Twitch)
-
تمرینات دوچرخه ثابت با مقاومت ملایم
در این مرحله میتوان از دستگاههای توانبخشی خانگی مثل کمربند پلاتینر (Platinor) استفاده کرد که با فناوری UIC (Ultrasound + Infrared + Clock Pulse) گردش خون را افزایش داده و انقباض عضلانی مؤثری ایجاد میکند، بدون وارد شدن فشار مکانیکی بر مفصل.
فاز چهارم: بازگشت به فعالیتهای ورزشی (ماه ۴ تا ۶ و پس از آن)
هدف:
بازگشت تدریجی به تمرینات پرتحرک و حرکات چرخشی.
تمرینات عملکردی (Functional Training):
-
دویدن روی تردمیل با سرعت کنترلشده
-
پرش و فرود دوطرفه و تکپا (Jump & Landing Training)
-
تغییر جهت ناگهانی با نظارت فیزیوتراپیست
-
تمرینات پلایومتریک (Plyometric Drills): جهش، اسکوات انفجاری، حرکات جانبی
ارزیابی عملکرد نهایی (Functional Tests):
-
تست Y-Balance برای بررسی تعادل
-
تست Single Hop Distance برای قدرت انفجاری
-
بررسی نسبت قدرت همسترینگ به چهارسر (H/Q Ratio)
بازتوانی ذهنی (Psychological Rehabilitation)
بسیاری از بیماران پس از جراحی ACL دچار ترس از حرکت (Kinesiophobia) میشوند.
فیزیوتراپیست باید با آموزش، تمرینات تدریجی و بازخورد دیداری (Visual Feedback) اعتماد بیمار را بازسازی کند.
نقش زانوبند زاپیامکس و کمربند پلاتینر در توانبخشی ACL
زانوبند زاپیامکس (Zapiamax)
-
دارای فناوری مادون قرمز و ویبرودرمانی
-
باعث کاهش التهاب مفصل و افزایش جریان خون
-
کمک به جذب بهتر مواد ضدالتهاب موضعی
-
ایجاد حس پایداری در زانو طی فاز بازگشت به فعالیت
کمربند پلاتینر (Platinor)
-
مجهز به سیستم UIC (Ultrasound, Infrared, Clock Pulse)
-
کمک به بازسازی بافت نرم و کاهش اسپاسم عضلانی
-
مناسب برای بیماران بعد از جراحی یا در فاز توانبخشی
معیارهای بازگشت به ورزش
بازگشت به ورزش یا فعالیت سنگین فقط زمانی مجاز است که بیمار:
-
دامنه حرکتی کامل زانو (۰ تا ۱۳۵ درجه) را بهدست آورده باشد
-
اختلاف قدرت عضلات دو پا کمتر از ۱۰٪ باشد
-
در تستهای تعادل و پرش، عملکرد طبیعی داشته باشد
-
درد یا تورم باقیمانده نداشته باشد
بهطور معمول، بازگشت به ورزش بین ۶ تا ۹ ماه پس از جراحی یا شروع فیزیوتراپی کامل اتفاق میافتد.
نکته علمی
تحقیقات «Cleveland Clinic» نشان دادهاند بیمارانی که در بازتوانی خود از تمرینات حس عمقی، آبدرمانی و تحریک الکتریکی عضلات استفاده کردهاند، ۳ برابر سریعتر از بیماران با فیزیوتراپی سنتی به فعالیت ورزشی بازگشتهاند.
درمانهای خانگی، گیاهی و حمایتی پارگی رباط صلیبی قدامی
درمان پارگی رباط صلیبی قدامی تنها به جراحی یا فیزیوتراپی محدود نمیشود. بسیاری از بیماران میتوانند با درمانهای خانگی، گیاهی و روشهای حمایتی کمتهاجمی روند ترمیم را تسریع کرده و از التهاب و درد مزمن جلوگیری کنند. این روشها بهویژه در پارگیهای جزئی یا پس از جراحی، بهعنوان درمان مکمل کاربرد دارند.
۱. کنترل التهاب و درد در منزل
کمپرس سرد (Cold Compress):
در ۴۸ ساعت اول آسیب، بهترین اقدام برای کاهش التهاب است. یخ را داخل حوله قرار داده و روزی ۳ تا ۴ مرتبه به مدت ۱۵ دقیقه روی زانو بگذارید.
این کار باعث کاهش جریان خون موضعی و جلوگیری از تجمع مایع در مفصل میشود.
بالا نگه داشتن پا و استراحت نسبی:
پا را هنگام استراحت روی بالش قرار دهید تا مایع مفصلی بهتدریج تخلیه شود. استراحت کامل توصیه نمیشود، بلکه باید حرکات سبک در محدوده بدون درد انجام شود تا از خشکی مفصل جلوگیری گردد.
زانوبند طبی حرارتی (مثل زانوبند زاپیامکس):
زانوبندهای حرارتی با فناوری مادون قرمز و ویبرودرمانی باعث افزایش جریان خون، کاهش اسپاسم عضلانی و تسکین درد میشوند.
در بیماران با تورم خفیف یا پس از جراحی، استفاده از زاپیامکس باعث افزایش اکسیژنرسانی به بافت و بهبود سریعتر ترمیم رباط میشود.
۲. روغندرمانی و ماساژ موضعی برای کاهش التهاب
روغنهای گیاهی به دلیل دارا بودن ترکیبات ضدالتهاب و آنتیاکسیدان، در کاهش درد، ورم و خشکی مفصل مؤثرند.
بهترین روغنها برای درمان پارگی رباط صلیبی قدامی عبارتاند از:
| نام روغن | ترکیبات فعال | اثر درمانی |
|---|---|---|
| روغن کندر (Frankincense Oil) | بوسولیک اسید | مهار آنزیمهای التهابی (COX-2)، کمک به بازسازی بافت رباط |
| روغن سیاهدانه (Black Seed Oil) | تیموکینون، پلیفنولها | کاهش التهاب، افزایش ایمنی و تسریع ترمیم بافتی |
| روغن کرچک (Castor Oil) | اسید ریسینولئیک | ضد التهاب قوی، افزایش گردش خون موضعی |
| روغن مریمگلی و بابونه | لینالول، فلاونوئیدها | رفع اسپاسم عضلانی و آرامسازی عضلات اطراف زانو |
| روغن وینترگرین (Wintergreen) | متیلسالیسیلات | خاصیت مشابه کورتیزون برای تسکین سریع درد |
نحوه استفاده:
-
روزی یک تا دو بار مقدار کمی از روغن را روی زانو بمالید.
-
با حرکات دایرهای آرام بهمدت ۱۰ دقیقه ماساژ دهید.
-
برای جذب بهتر، از کمپرس گرم یا زانوبند حرارتی زاپیامکس بعد از ماساژ استفاده کنید.
۳. تغذیه مناسب برای ترمیم رباط صلیبی
تغذیه نقش حیاتی در بازسازی بافتهای فیبری و کاهش التهاب دارد. رژیم غذایی بیمار باید غنی از مواد زیر باشد:
پروتئین باکیفیت:
مانند مرغ، ماهی، سفیده تخممرغ و حبوبات. پروتئین مادهی اصلی ساخت کلاژن در رباطهاست.
ویتامین C و E:
در مرکبات، کیوی، کلم بروکلی و روغن زیتون. این ویتامینها با مهار رادیکالهای آزاد، روند ترمیم را سرعت میبخشند.
کلاژن و گلوکزامین:
مکملهای کلاژن هیدرولیز و گلوکزامین به بازسازی فیبرهای رباطی کمک میکنند.
مواد معدنی ضدالتهاب:
منیزیم، روی و سلنیوم در آجیل، دانهها و غلات سبوسدار وجود دارند و التهاب سیستمیک را کاهش میدهند.
۴. تمرینات خانگی برای تقویت زانو
تمرینات سبک در منزل میتوانند از تحلیل عضلات جلوگیری کنند و جریان خون را افزایش دهند.
چند تمرین کلیدی:
-
انقباض ایزومتریک چهارسر (Quad Set):
پا را صاف نگه دارید، عضله ران را سفت کنید و ۵ ثانیه نگه دارید. -
بالا آوردن مستقیم پا:
دراز بکشید، پا را صاف بالا بیاورید تا زاویه ۴۵ درجه برسد و آرام پایین بیاورید. -
کشش همسترینگ با حوله:
بنشینید، حوله را دور کف پا بیندازید و بهآرامی بکشید تا عضلات پشت ران کشیده شوند.
نکته: تمام تمرینات باید بدون درد انجام شوند. در صورت احساس ناپایداری یا تورم، تمرین را متوقف کنید.
۵. درمانهای سنتی و طبیعی پشتیبان
در طب سنتی ایرانی و آیورودا، گیاهان زیر بهعنوان ضدالتهاب مفصلی شناخته میشوند:
-
زردچوبه: کورکومین موجود در آن مهارکنندهی قوی مسیرهای التهابی (COX-2) است.
-
زنجبیل: جینجرول باعث کاهش التهاب و بهبود انعطاف مفصل میشود.
-
کندر و مر: دارای خواص ضد درد و ضدالتهاب طبیعی.
-
سیاهدانه و عسل: ترکیب این دو به تقویت سیستم ایمنی و کاهش التهاب مفصل کمک میکند.
۶. نقش آبدرمانی و حرارتدرمانی در خانه
آبدرمانی (Hydrotherapy):
حرکت دادن زانو در آب گرم باعث کاهش فشار وزن، بهبود گردش خون و افزایش دامنه حرکتی میشود.
راه رفتن آرام در استخر کمعمق یکی از بهترین تمرینات فاز ترمیم است.
حرارتدرمانی:
در مراحل بعد از التهاب حاد (بعد از هفته دوم)، استفاده از گرما باعث افزایش خونرسانی و کاهش خشکی عضلات اطراف زانو میشود.
زانوبندهای حرارتی مثل زاپیامکس گزینهای ایمن برای این هدف هستند.
۷. خواب، استراحت و سلامت عمومی
بدن در هنگام خواب، هورمون رشد (GH) ترشح میکند که برای بازسازی بافتها ضروری است.
حداقل ۷ ساعت خواب شبانه برای بیماران مبتلا به آسیب رباطی توصیه میشود.
همچنین ترک سیگار و کنترل استرس تأثیر مستقیم در بهبود روند ترمیم دارند، چون نیکوتین و کورتیزول باعث کاهش خونرسانی به بافت رباط میشوند.
نکته علمی
طبق مطالعهای در مجله BMC Musculoskeletal Disorders (2021)، استفادهی موضعی از ترکیب روغن کرچک و کندر در بیماران مبتلا به آسیب ACL باعث کاهش ۳۵٪ التهاب و افزایش ۲۵٪ دامنه حرکتی مفصل در طی ۴ هفته شد.
پیشگیری از پارگی رباط صلیبی قدامی (Prevention & Risk Reduction)
پارگی رباط صلیبی قدامی از جمله آسیبهایی است که با آموزش صحیح حرکت، تمرینات هدفمند و تقویت عضلات خاص بهطور قابل توجهی قابل پیشگیری است.
مطالعات نشان دادهاند که بیش از ۷۰٪ آسیبهای ACL غیرتماسی (Non-contact injuries) هستند، یعنی بدون برخورد خارجی و بهدلیل حرکات اشتباه بدن رخ میدهند. بنابراین، آموزش عملکرد حرکتی درست، ستون اصلی پیشگیری محسوب میشود.
۱. گرم کردن اصولی پیش از ورزش
گرم کردن باعث افزایش جریان خون، افزایش دمای عضلات و آمادهسازی بافتهای رباطی میشود.
برنامه گرم کردن باید شامل حرکات زیر باشد:
-
دویدن نرم ۵ دقیقهای
-
کششهای دینامیک (Dynamic Stretching):
-
لانجهای متحرک، بالا بردن زانو، چرخش رانها
-
-
حرکات تعادلی و کنترل عصبی:
-
ایستادن روی یک پا، تمرکز روی ثبات زانو
-
-
فعالسازی همسترینگ و سرینی:
-
اسکوات با وزن بدن و پل باسن
-
مدت زمان گرم کردن ایدهآل: ۱۰ تا ۱۵ دقیقه
۲. تمرینات تقویتی برای پایداری زانو
ضعف عضلات چهارسر (Quadriceps)، همسترینگ (Hamstrings) و سرینی (Gluteus Medius) یکی از عوامل اصلی افزایش فشار روی ACL است.
بنابراین، تمرکز باید بر ایجاد تعادل قدرتی (Muscle Balance) بین این عضلات باشد.
تمرینات پیشنهادی:
| عضله هدف | تمرین | توضیح |
|---|---|---|
| چهارسر ران | اسکوات نیمه، بالا آمدن از صندلی | در زاویه کمتر از ۹۰ درجه برای حفظ ایمنی زانو |
| همسترینگ | پل باسن (Bridge)، کرل پا با کش | کاهش نیروی برشی روی ACL |
| سرینی (Glutes) | لانج جانبی، اسکوات با باند کشی | کنترل والگوس زانو در چرخشها |
| عضلات مرکزی (Core) | پلانک، تمرینات ثبات تنه | جلوگیری از حرکات ناگهانی لگن و انتقال نیرو به زانو |
۳. تمرینات کنترل عصبیعضلانی (Neuromuscular Training)
سیستم عصبی نقش مهمی در پیشگیری از آسیب دارد. تمرینات کنترل عصبیعضلانی باعث میشوند بدن در زمان حرکات سریع، واکنش ایمنتری نشان دهد.
تمرینات کلیدی:
-
ایستادن روی تخته تعادل (Balance Board)
-
پرش و فرود با تمرکز بر قرارگیری زانو در خط مستقیم
-
تمرینات چرخشی با توپ BOSU
-
دویدن در مسیر زیگزاگ برای بهبود حس عمقی (Proprioception)
در مطالعات سازمان فدراسیون پزشکی ورزشی نشان داده شد که اجرای برنامهی عصبیعضلانی ۲ تا ۳ بار در هفته میتواند احتمال پارگی ACL را تا ۵۰٪ کاهش دهد.
۴. آموزش تکنیک صحیح پرش و فرود
بیشتر آسیبهای ACL هنگام فرود از پرش یا تغییر جهت سریع رخ میدهند. یادگیری تکنیک صحیح، از مهمترین ارکان پیشگیری است.
اصول فرود ایمن:
-
زانوها در هنگام فرود خم باشند (زاویه ۳۰ تا ۴۵ درجه)
-
زانو در راستای پنجهی پا قرار گیرد، نه به سمت داخل (اجتناب از حالت والگوس)
-
تماس زمین ابتدا با پنجه و سپس با پاشنه انجام شود
-
وزن بدن بین دو پا بهصورت متعادل پخش شود
تمرین «پرش دوطرفه و فرود کنترلشده» از پایهایترین تمرینات برنامههای پیشگیری مدرن مثل PEP Program است.
۵. انتخاب کفش و زمین مناسب
-
کفش باید دارای خاصیت جذب شوک (Shock Absorption) باشد و آجهای آن متناسب با نوع زمین تنظیم شود.
-
استفاده از کفشهای سبک و انعطافپذیر باعث کاهش نیروی چرخشی میشود.
-
از تمرین روی سطوح لغزنده یا بسیار سخت خودداری کنید.
۶. تمرینات حس عمقی در خانه
حس عمقی (Proprioception) به مغز اطلاع میدهد که مفصل در چه وضعیتی قرار دارد.
با تقویت این حس، حرکات ناگهانی بهتر کنترل میشوند و احتمال آسیب کاهش مییابد.
تمرین ساده خانگی:
-
روی یک پا بایستید، چشمها را ببندید و تعادل خود را حفظ کنید.
-
با دست توپ کوچکی را به دیوار پرت کنید و بگیرید.
-
در مراحل پیشرفته، همین تمرین را روی سطح ناپایدار (مثل بالش) انجام دهید.
برای مشاهده انواع ورزش زانو درد کلیک کنید.
۷. نقش زانوبند و وسایل حمایتی در پیشگیری
استفاده از زانوبندهای طبی در تمرینات پرفشار یا پس از آسیب قبلی میتواند خطر پارگی مجدد را کاهش دهد.
زانوبند زاپیامکس (Zapiamax)
-
با فناوری مادون قرمز و میدان مغناطیسی به بهبود جریان خون و عملکرد عضلانی کمک میکند.
-
در ورزشهای پرجهش مثل فوتبال، بسکتبال و والیبال، با ایجاد فشردهسازی هوشمند، باعث افزایش ثبات مفصل میشود.
کمربند پلاتینر (Platinor)
-
برای تقویت عضلات ناحیه کمر و لگن کاربرد دارد.
-
با فناوری UIC (Ultrasound + Infrared + Clock Pulse) باعث تنظیم هماهنگی عضلات پایینتنه و کاهش نیروی چرخشی مضر روی زانو میشود.
ترکیب استفاده از زاپیامکس و تمرینات پیشگیرانه میتواند احتمال پارگی مجدد ACL را تا ۷۰٪ کاهش دهد.
۸. اهمیت تغذیه و مکملها در پیشگیری
-
کلاژن نوع I و III: برای افزایش استحکام رباطها ضروری است.
-
ویتامین C: در سنتز کلاژن نقش کلیدی دارد.
-
منیزیم و روی: در انقباض عضلانی سالم و جلوگیری از اسپاسم مؤثرند.
-
اومگا-۳: التهاب مزمن مفاصل را کاهش میدهد.
رژیم غذایی سرشار از سبزیجات برگدار، مغزها، ماهیهای چرب و مرکبات بهترین مکمل طبیعی برای سلامت رباطهاست.
۹. نکات رفتاری و تمرینی
-
از افزایش ناگهانی شدت تمرینات خودداری کنید.
-
بین جلسات تمرینی، استراحت کافی (۴۸ ساعت) در نظر بگیرید.
-
بعد از هر فعالیت سنگین، ۱۰ دقیقه حرکات کششی ملایم انجام دهید.
-
اگر سابقه پارگی دارید، تا ۶ ماه تمرینات تعادلی را ادامه دهید.
نکته علمی
در بررسیای در مجله The American Journal of Sports Medicine (2020)، اجرای برنامه تمرینی پیشگیرانه شامل تقویت همسترینگ، کنترل فرود و تمرینات تعادلی باعث کاهش ۵۸٪ موارد پارگی ACL در بازیکنان فوتبال زن شد.
عوارض و پیامدهای عدم درمان پارگی رباط صلیبی قدامی
پارگی رباط صلیبی قدامی (ACL) یکی از آسیبهایی است که در صورت عدم درمان یا درمان ناقص، میتواند پیامدهای جدی و ماندگاری برای مفصل زانو بههمراه داشته باشد. این عوارض نهتنها عملکرد حرکتی فرد را مختل میکنند، بلکه زمینهساز بیماریهای مفصلی مزمن از جمله آرتروز زودرس زانو هستند.
۱. ناپایداری مزمن زانو (Chronic Knee Instability)
مهمترین پیامد عدم درمان پارگی ACL، بیثباتی مداوم زانو است.
در غیاب این رباط، استخوان درشتنی (Tibia) هنگام راه رفتن یا دویدن بهصورت غیرطبیعی به سمت جلو میلغزد.
این حرکت مکرر باعث میشود:
-
حس اعتماد به زانو از بین برود («احساس خالی شدن زانو»)
-
حرکات سادهای مثل پایین رفتن از پله یا چرخیدن ناگهانی دشوار شود
-
احتمال زمین خوردن و آسیب مجدد افزایش یابد
طبق مطالعات Cleveland Clinic، بیش از ۸۵٪ افرادی که پارگی کامل ACL را بدون درمان رها میکنند، پس از یک سال دچار ناپایداری عملکردی زانو میشوند.
۲. آسیبهای ثانویه به منیسک و غضروف مفصلی
وقتی ACL پاره میشود، پایداری مفصل کاهش مییابد و فشارهای غیرطبیعی بر منیسکها و غضروف مفصلی (Articular Cartilage) وارد میشود.
در نتیجه:
-
منیسکها دچار پارگی یا ساییدگی میشوند
-
غضروف مفصل زانو بهمرور تحلیل میرود (Chondromalacia)
-
اصطکاک بین سطوح استخوانی افزایش پیدا میکند
این آسیبهای پیشرونده، در نهایت باعث آرتروز زودرس زانو در سنین جوانی میشوند.
جالب است بدانید: در افراد با ناپایداری مزمن زانو، تخریب غضروف در ناحیهی خارجی کندیل فمور تا ۳ برابر سریعتر از افراد سالم اتفاق میافتد.
۳. تحلیل عضلات ران (Quadriceps & Hamstring Atrophy)
وقتی زانو ناپایدار میشود، عضلات اطراف آن بهطور غیرفعال باقی میمانند و بهتدریج تحلیل میروند.
-
عضلهی چهارسر ران (Quadriceps) دچار ضعف و کاهش حجم میشود.
-
عضلهی همسترینگ (Hamstring) بهدلیل فعالیت محافظتی بیش از حد دچار اسپاسم یا کوتاهی میگردد.
این عدم تعادل عضلانی، پایداری زانو را بیشتر کاهش داده و یک چرخهی معیوب ایجاد میکند.
۴. افزایش خطر آرتروز زودرس (Early Knee Osteoarthritis)
آرتروز زانو، شایعترین پیامد بلندمدت پارگی درماننشده ACL است.
در نبود رباط، نیروهای مکانیکی در مفصل بهصورت نامتعادل توزیع میشوند و غضروف مفصلی بهمرور تخریب میشود.
علائم اولیه شامل:
-
خشکی صبحگاهی
-
صدای ساییدگی یا تقتق زانو
-
درد در حین راه رفتن یا ایستادن طولانی
مطالعات British Journal of Sports Medicine (BJSM) نشان میدهد که ۵۰٪ بیماران با پارگی کامل ACL طی ۱۰ سال دچار نشانههای آرتروز زودرس میشوند — حتی اگر در ابتدا بدون درد بوده باشند.
۵. کاهش عملکرد و محدودیت در فعالیتهای روزمره
بدون درمان مؤثر، بیمار بهتدریج توانایی انجام فعالیتهای ساده مثل دویدن، بالا رفتن از پله یا حتی راه رفتن طولانی را از دست میدهد.
حس “اعتماد حرکتی” از بین میرود و مفصل زانو در شرایط خاص (مثلاً چرخش یا فرود) ناپایدار عمل میکند.
نتیجه: حتی اگر درد اولیه برطرف شود، بیثباتی عملکردی زانو بهصورت مزمن باقی میماند.
۶. تأثیر روانی و اجتماعی
درد مزمن، محدودیت حرکتی و ناتوانی در ورزش یا کار روزمره میتواند باعث:
-
افسردگی و کاهش اعتماد بهنفس
-
اضطراب از حرکت (Kinesiophobia)
-
کاهش کیفیت زندگی اجتماعی و شغلی شود.
در ورزشکاران حرفهای، این حالت اغلب منجر به بازنشستگی زودهنگام از فعالیت ورزشی میشود.
۷. خطر پارگی مجدد یا آسیب در پای مقابل
در صورت بیتوجهی به توانبخشی یا ضعف عضلانی پای آسیبدیده، بیمار معمولاً بهصورت ناخودآگاه بار بیشتری روی پای سالم منتقل میکند.
در نتیجه:
-
احتمال آسیب به رباط صلیبی پای مقابل تا ۲ برابر افزایش مییابد
-
یا در همان زانو، فیبرهای باقیمانده رباط پارهشده مجدداً آسیب میبینند.
۸. ناهنجاریهای حرکتی و تغییر الگوی راه رفتن
در بیماران مزمن، الگوی حرکتی (Gait Pattern) بهطور کامل تغییر میکند:
-
قدمها کوتاهتر میشوند
-
زانو در هنگام راه رفتن بیش از حد خم میماند
-
نیروهای وارد بر مفصل ران و مچ افزایش مییابد
این تغییرات باعث ایجاد دردهای ثانویه در ناحیهی لگن و کمر میشوند.
۹. پیامدهای پس از جراحی تأخیری
اگر جراحی بازسازی ACL با تأخیر زیاد انجام شود (مثلاً چند سال پس از آسیب):
-
کیفیت بافت منیسک و غضروف کاهش مییابد
-
عضلات بهخوبی پاسخ بازتوانی نمیدهند
-
خطر خشکی مفصل و آرتروفیبروز افزایش مییابد
به همین دلیل، در بیماران جوان و فعال، توصیه میشود جراحی بازسازی در ۳ تا ۶ ماه اول پس از آسیب انجام شود تا از عوارض ثانویه جلوگیری گردد.
جمعبندی علمی
رباط صلیبی قدامی تنها یک بافت فیبری نیست؛ محور تعادل کل مفصل زانو است.
نادیده گرفتن پارگی آن، مثل از کار انداختن ترمز در خودروست — ممکن است مدتی بتوانید حرکت کنید، اما در نهایت آسیبهای بزرگتری بهدنبال دارد.
سوالات متداول برای رباط صلیبی
1. آیا پارگی رباط صلیبی قدامی بدون عمل جراحی قابل درمان است؟
در موارد پارگی جزئی (Partial Tear) یا در افرادی که فعالیت ورزشی سنگین ندارند، میتوان بدون جراحی بهبود یافت.
در این شرایط درمان شامل:
-
فیزیوتراپی منظم برای تقویت عضلات چهارسر و همسترینگ
-
استفاده از زانوبندهای طبی حمایتی (مثل زانوبند زاپیامکس)
-
تمرینات تعادلی و کششی کنترلشده
اما در پارگی کامل یا ناپایداری شدید زانو، جراحی بازسازی (ACL Reconstruction) تنها راه بازگرداندن عملکرد طبیعی مفصل است.
2. چه زمانی عمل جراحی ACL ضروری است؟
اگر زانو دچار ناپایداری مکرر، احساس خالی شدن یا آسیب همزمان منیسک باشد، جراحی ضروری است.
همچنین در ورزشکاران، انجام فعالیتهای پرچرخش بدون عمل، خطر پارگیهای ثانویه را افزایش میدهد.
در مقابل، در افراد کمتحرک یا مسن، میتوان با درمانهای محافظهکارانه و زانوبند طبی بهبود نسبی داشت.
3. چه مدت طول میکشد تا بعد از پارگی رباط صلیبی قدامی بهبود یابم؟
مدت زمان بهبودی به نوع درمان بستگی دارد:
-
بدون جراحی: حدود ۳ تا ۶ ماه با فیزیوتراپی فشرده
-
با جراحی: بازگشت کامل به ورزش معمولاً بین ۹ تا ۱۲ ماه طول میکشد
بهبود سریعتر زمانی حاصل میشود که بیمار تمرینات تقویتی، کنترل وزن و تغذیه مناسب را رعایت کند.
4. آیا رباط صلیبی قدامی بعد از جراحی دوباره پاره میشود؟
بله، در صورت بازگشت زودهنگام به ورزش یا تمرین نادرست، احتمال پارگی مجدد تا ۱۰٪ وجود دارد.
در ورزشکاران زن بهدلیل ساختار بیومکانیکی لگن، این خطر کمی بیشتر است. استفاده از برنامههای بازتوانی عصبی-عضلانی و زانوبندهای حمایتی خطر پارگی مجدد را کاهش میدهد.
5. آیا درمان خانگی میتواند جایگزین جراحی شود؟
درمان خانگی نمیتواند رباط پارهشده را ترمیم کند، اما میتواند به کاهش التهاب، بهبود درد و تقویت عضلات کمک کند.
روشهای مؤثر خانگی عبارتاند از:
-
استفاده از کمپرس سرد در مراحل اولیه
-
ماساژ با روغنهای ضدالتهاب مثل کندر و سیاهدانه
-
تمرینات کششی سبک در خانه
اما در پارگی کامل، این روشها فقط مکمل درمان جراحی یا فیزیوتراپی هستند، نه جایگزین آن.
6. بهترین روغن گیاهی برای ترمیم رباط صلیبی قدامی چیست؟
روغن کندر (Frankincense) و سیاهدانه (Black Seed) از مؤثرترین روغنها هستند.
کندر دارای ترکیب بوسولیک اسید است که مسیر COX-2 را مهار کرده و التهاب را کاهش میدهد،
در حالی که سیاهدانه با ترکیب تیموکینون موجب بازسازی سلولی و کاهش درد میشود.
روغن کرچک نیز با افزایش گردش خون موضعی، ترمیم بافتی را تسریع میکند.
7. آیا طب سنتی میتواند رباط صلیبی قدامی را ترمیم کند؟
طب سنتی نمیتواند فیبر رباط پارهشده را بازسازی کند، اما میتواند با کاهش التهاب، افزایش خونرسانی و تقویت بافت مفصل به بهبود عملکرد کمک کند.
درمانهای مفید شامل:
-
استفاده از زردچوبه و زنجبیل (ضدالتهاب طبیعی)
-
بادکش درمانی برای افزایش خونرسانی موضعی
-
دمنوش کندر و سیاهدانه برای کاهش التهاب مفصلی
8. آیا آبدرمانی برای پارگی رباط صلیبی ACL قدامی مؤثر است؟
بله. آبدرمانی یکی از روشهای علمی و توصیهشده است.
حرکات در آب وزن بدن را کاهش میدهند و اجازه میدهند بیمار بدون فشار به مفصل، دامنه حرکتی زانو را بازگرداند.
تمریناتی مثل راه رفتن آرام، بالا آوردن پا در آب و حرکات تعادلی در استخر از مؤثرترین تمرینات فیزیوتراپی در فاز ترمیم هستند.
9. آیا طب سوزنی در درمان رباط صلیبی مفید است؟
تحقیقات نشان دادهاند که طب سوزنی (Acupuncture) میتواند درد و التهاب را کاهش دهد و موجب آزادسازی اندورفینها شود،
اما نقشی در بازسازی خود رباط ندارد.
بنابراین میتواند بهعنوان درمان کمکی در کنار فیزیوتراپی یا جراحی استفاده شود.
10. آیا استفاده از گرما برای رباط صلیبی ACL مفید است؟
در مراحل اولیه (۴۸ تا ۷۲ ساعت بعد از آسیب)، گرما ممنوع است چون باعث افزایش تورم میشود.
اما پس از کاهش التهاب، استفاده از گرمای ملایم (مثل زانوبند حرارتی زاپیامکس) باعث افزایش خونرسانی و کاهش خشکی مفصل میشود.
11. اگر پارگی رباط صلیبی قدامی درمان نشود چه میشود؟
عدم درمان منجر به ناپایداری مزمن، تحلیل عضلات، آسیب منیسک و در نهایت آرتروز زودرس زانو میشود.
در این حالت، فرد در فعالیتهای روزمره احساس خالی شدن زانو دارد و بهمرور عملکرد حرکتی کاهش مییابد.
12. آیا بعد از عمل رباط صلیبی زانو خشک میشود؟
بله، اگر حرکات کششی و تمرینات فیزیوتراپی در زمان مناسب انجام نشود، خطر خشکی زانو (Arthrofibrosis) وجود دارد.
برای پیشگیری باید:
-
حرکت دادن زانو از هفته اول شروع شود
-
روزانه تمرینات خموراست کردن زانو انجام شود
-
از زانوبندهای متحرک (Adjustable) استفاده گردد.
13. آیا بعد از عمل زانو صدا میدهد طبیعی است؟
صدای خفیف (کلیک یا تقتق) معمولاً طبیعی است و به دلیل حرکت گرافت جدید یا بازسازی بافت رخ میدهد.
اما اگر صدا همراه با درد یا قفل شدن زانو باشد، باید از نظر آسیب منیسک یا فیبروز بررسی شود.
14. آیا پارگی رباط صلیبی ACL باعث آرتروز میشود؟
بله. در نبود ACL، فشارهای مکانیکی روی غضروف زانو افزایش یافته و بهمرور باعث تخریب آن میشود.
مطالعات نشان دادهاند که حتی با جراحی نیز، اگر توانبخشی کامل انجام نشود، خطر آرتروز وجود دارد.
15. آیا امکان پارگی مجدد بعد از جراحی وجود دارد؟
بله، اما قابل پیشگیری است.
دلایل اصلی پارگی مجدد شامل بازگشت زودهنگام به ورزش، ضعف عضلات همسترینگ و بیتوجهی به تمرینات تعادلی است.
استفاده از زانوبندهای فشردهساز هوشمند (مثل زاپیامکس) میتواند این خطر را کاهش دهد.
16. بهترین دارو برای کاهش التهاب ACL چیست؟
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مثل ایبوپروفن، سلکوکسیب و ناپروکسن در مراحل اولیه مؤثر هستند.
در موارد التهاب شدید، پزشک ممکن است تزریق کورتون یا هیالورونیک اسید را تجویز کند.
17. آیا مکملهای کلاژن و گلوکزامین در درمان ACL مؤثرند؟
بله. گلوکزامین، کندرویتین و کلاژن نوع I و III باعث افزایش مقاومت بافت رباطی و بازسازی فیبرها میشوند.
مصرف روزانه آنها همراه با ویتامین C و روی، روند ترمیم را تسریع میکند.
18. نقش ویتامینها در ترمیم رباط صلیبی چیست؟
-
ویتامین C: برای سنتز کلاژن ضروری است
-
ویتامین E: با خاصیت آنتیاکسیدانی از تخریب سلولی جلوگیری میکند
-
ویتامین D و کلسیم: به سلامت استخوانهای اطراف زانو کمک میکنند
ترکیب این ویتامینها با رژیم پروتئینی باعث افزایش کیفیت ترمیم میشود.
19. آیا داروهای گیاهی میتوانند به ترمیم کمک کنند؟
بله، اما باید بهصورت علمی مصرف شوند.
گیاهانی مانند زردچوبه، کندر، و سیاهدانه اثرات ضدالتهابی و تسکینی دارند.
این داروها نباید جایگزین درمان اصلی شوند، بلکه باید مکمل فیزیوتراپی باشند.
20. تفاوت پارگی رباط صلیبی قدامی و خلفی چیست؟
ACL جلوی لغزش استخوان ساق را کنترل میکند، در حالیکه PCL (رباط صلیبی خلفی) از حرکت بیشازحد به عقب جلوگیری میکند.
پارگی ACL شایعتر است و معمولاً در اثر چرخش ناگهانی رخ میدهد، درحالیکه PCL اغلب بر اثر ضربه مستقیم از جلو ایجاد میشود.
21. آیا میتوان همزمان دچار پارگی ACL و منیسک شد؟
بله، این حالت در ۴۰٪ بیماران دیده میشود.
در این شرایط معمولاً ابتدا منیسک ترمیم و سپس بازسازی ACL انجام میشود تا از تخریب مفصل جلوگیری شود.
22. چرا پارگی رباط صلیبی در زنان بیشتر است؟
به دلیل زاویه لگن بیشتر (Q-angle)، هورمون استروژن و الگوی پرش متفاوت، فشار بیشتری بر ACL زنان وارد میشود.
همچنین ضعف عضلات همسترینگ و کنترل عصبی ضعیفتر نیز نقش دارند.
23. آیا رباط مصنوعی بهتر از پیوند طبیعی است؟
در کوتاهمدت، رباط مصنوعی (Synthetic Graft) بازتوانی سریعتری دارد، اما در بلندمدت، احتمال پارگی و عفونت آن بیشتر است.
پیوند طبیعی (از همسترینگ یا کشکک) در اغلب بیماران انتخاب استاندارد است.
24. آیا جراحی با لیزر برای ACL انجام میشود؟
خیر. اصطلاح «لیزر» در واقع به ابزار اندوسکوپی در آرتروسکوپی اشاره دارد، نه ترمیم با لیزر واقعی.
جراحی ACL با روش آرتروسکوپی (کمتهاجمی) انجام میشود، نه با لیزر درمانی.
25. آیا ضعف کف پا میتواند باعث آسیب ACL شود؟
بله. صافی کف پا یا انحراف مچ پا باعث تغییر محور حرکتی پا و انتقال نیروی چرخشی به زانو میشود.
کفشهای طبی و کفیهای اصلاحی میتوانند خطر پارگی را کاهش دهند.